Không còn nghi ngờ gì nữa, ung thư là một trong những căn bệnh thách thức nhất mà nhân loại đã và đang phải đối mặt. Từ việc nghe chẩn đoán "Bạn bị ung thư" đến việc thảo luận về các lựa chọn điều trị, tất cả đều đại diện cho một hành trình khá dài và vất vả.
Tuy nhiên, có một số loại ung thư gây tử vong và khó điều trị hơn những loại khác. Và chủ đề ngày hôm nay là một trong những loại ung thư ác tính nhất. Đó là ung thư tụy.
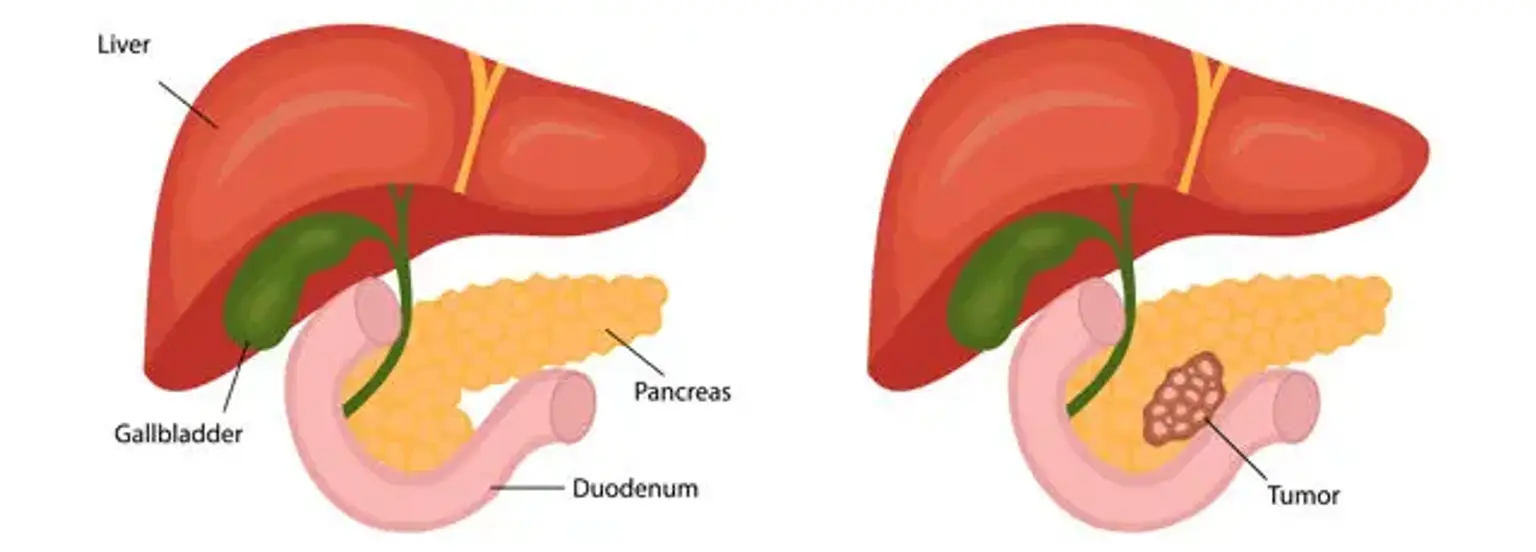
Ung thư tụy là gì?
Ung thưtụy là loại ung thư được phát sinh khi các tế bào của tuyến tụy, một cơ quan tuyến nằm sau phần dưới của dạ dày, bắt đầu nhân lên và phân chia ngoài tầm kiểm soát cho đến khi chúng tạo thành một khối u. Sự phân chia không thể kiểm soát này thường xảy ra khi các tế bào tuyến tuỵ phát triển đột biến DNA.