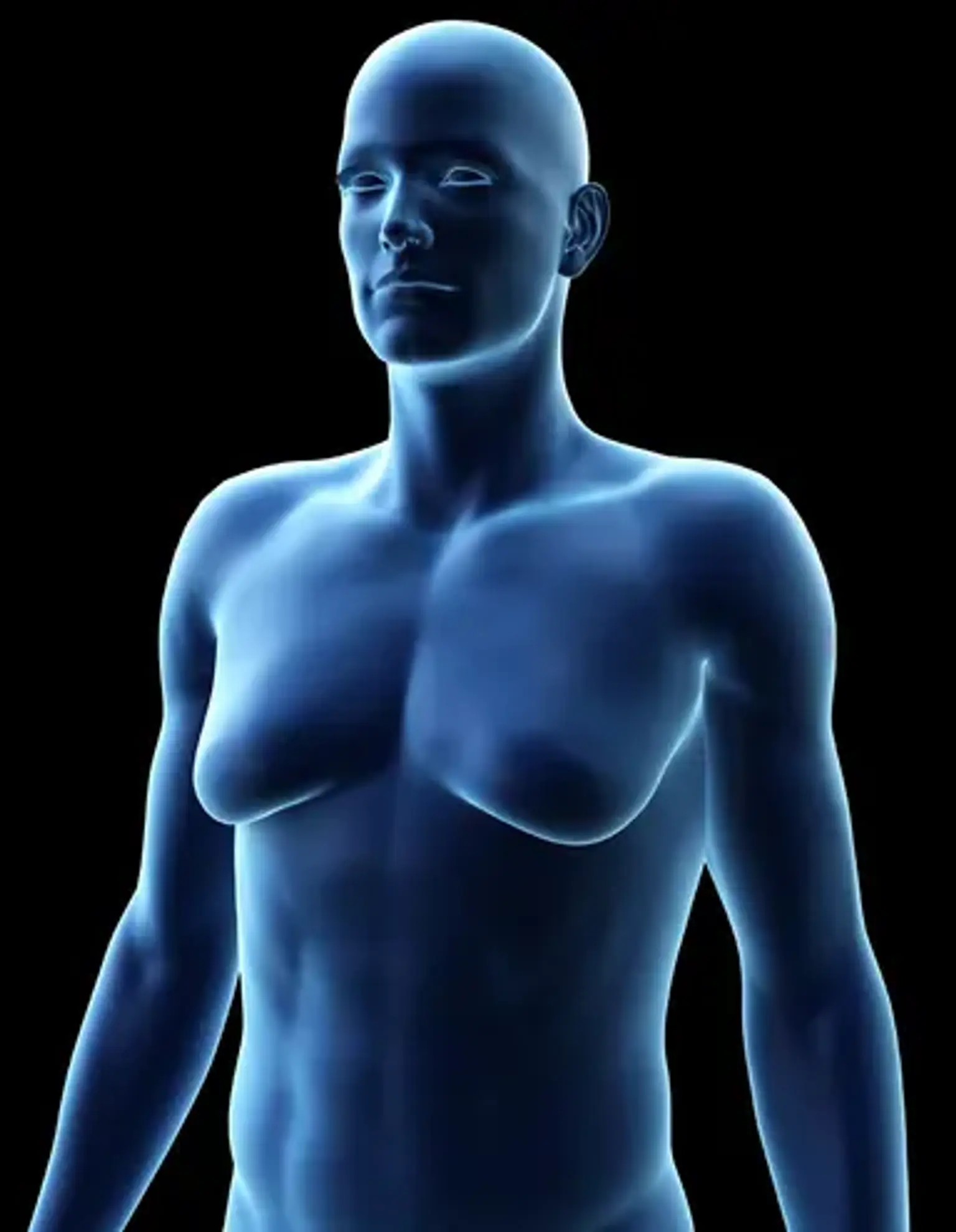
Phì đại ngực ở nam giới (Gynecomastia)
Tổng quan
Gynecomastia là một tình trạng khá phổ biến. Nó có thể được gây ra bởi bất cứ điều gì từ các quá trình sinh lý lành tính đến các khối u không phổ biến. Bác sĩ phải hiểu các biến nội tiết tố liên quan đến sự phát triển của vú để đánh giá một cách thích hợp nguyên nhân của gynecomastia. Một khi gynecomastia đã được phát hiện, lý do cơ bản phải được điều trị. Nếu không tìm thấy lý do cơ bản, nên theo dõi siêng năng. Tuy nhiên, nếu gynecomastia nghiêm trọng và gần đây đang được phát triển, liệu pháp y học có thể được thử trước, và nếu thất bại, mô tuyến có thể được phẫu thuật cắt bỏ.