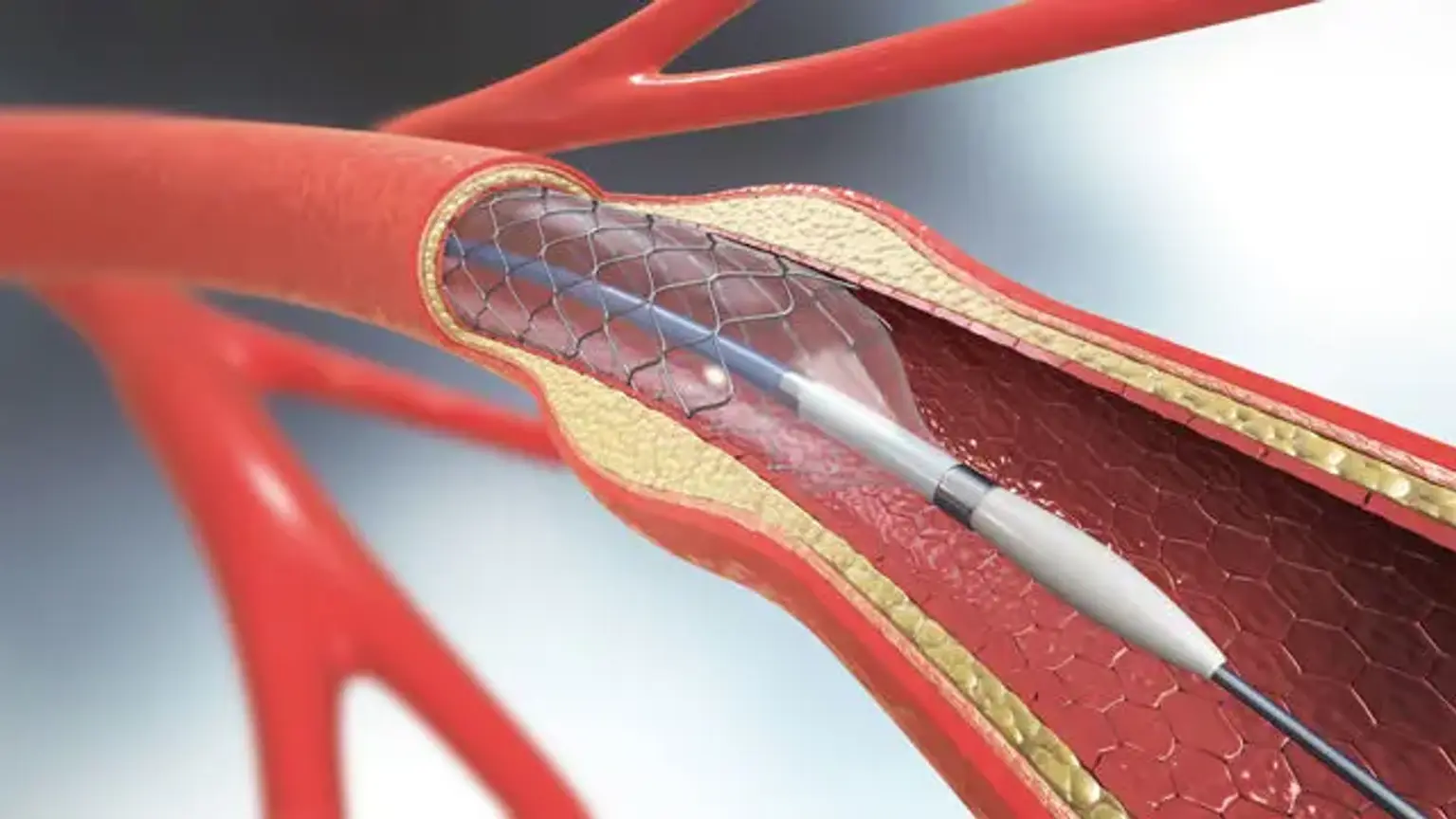
Colocación de stent en la arteria carótida
El tratamiento tradicional para la estenosis de la arteria carótida asintomática y sintomática de alto grado ha sido la endarterectomía carotídea (CEA). La endarterectomía carotídea es un procedimiento que consiste en exponer la arteria carótida y eliminar la placa ateromatosa del bulbo carotídeo y la arteria carótida interna a través de un corte en el cuello. Los procedimientos mínimamente invasivos han progresado en la cirugía vascular, como lo han hecho en muchos otros campos quirúrgicos a lo largo del tiempo. Cortes más pequeños, menos molestias postoperatorias, un menor riesgo de problemas de heridas postoperatorias y una estancia hospitalaria más corta son todas las ventajas de estos procedimientos. Uno de estos procedimientos es la colocación de stents en la arteria carótida (CAS), que se puede realizar a través de una vía transfemoral o transcarotida.
Anatomía y Fisiología
El arco aórtico (izquierda) o el tronco braquiocefálico (derecha) dan lugar a la arteria carótida común. Se divide en dos arterias carótidas: carótida interna y externa. La arteria carótida externa suministra sangre a la cara, el cuero cabelludo y el cuello, mientras que la arteria carótida interna suministra sangre al cerebro. En varios puntos, las arterias carótidas internas y externas desarrollan colaterales. En el caso de que cualquiera de las arterias se obstruya, esto es útil para mantener el flujo sanguíneo a través de la circulación colateral. Hay tres formas anatómicas distintas del arco aórtico. Para facilitar las cosas, se marca una línea horizontal imaginada a través de la parte superior del arco aórtico y se hacen líneas paralelas imaginadas para comparar los orígenes de las grandes vasijas que emergen del arco. Todas las grandes vasijas comienzan cerca de la línea horizontal imaginaria dibujada a través de la parte superior del arco aórtico en un arco de tipo 1. Un arco aórtico de tipo 2 se define por los orígenes de todos los vasos principales que caen dentro de la segunda línea paralela. Las fuentes de todos los vasos principales se encuentran dentro de la tercera línea paralela para un arco aórtico tipo 3. La angulación del arco aórtico, en lo que se refiere al tipo de arco aórtico, tiene un impacto significativo en CAS.
Indicaciones de colocación de stent en la arteria coronaria
En individuos con estenosis asintomática de alto grado (superior al 75%) o sintomática de la arteria carótida, CAS es una opción viable para CEA. Alto riesgo quirúrgico del paciente, como enfermedad pulmonar grave, infarto de miocardio actual, angina inestable o insuficiencia cardíaca congestiva grave; antecedentes de radiación previa del cuello que se espera que dificulte la disección quirúrgica abierta; la presencia de una traqueostomía, obstrucción carotídea contralateral; y la CEA previa con estenosis recurrente son todas indicaciones para CAS.
Contraindicaciones para la colocación de stents en las arterias coronarias
La estructura anatómicamente desfavorable del arco aórtico es la principal contraindicación para CAS a través de una ruta transfemoral. Un arco aórtico severamente calcificado o un arco aórtico tipo 3 son ejemplos de esto. Los antecedentes de reacción alérgica potencialmente mortal al medio de contraste intravenoso pueden ser una contraindicación relativa. Sin embargo, los pacientes pueden ser premedicados para reducir algunos de los peligros. Una longitud de arteria carótida común de menos de 5 cm de la clavícula se considera inadecuada para un enfoque transcarotídeo.
Equipo
Ambos procedimientos requieren una ecografía, equipo de imágenes fluoroscópicas, blindaje con plomo, cortinas estériles, solución salina anticoagulada y heparina. Para confirmar que el ACT después de la heparinización es superior a 250 segundos, debe estar disponible una máquina ACT.
Los siguientes elementos son necesarios para el enfoque transfemoral:
- Kit de micropinchas para el acceso percutáneo de la arteria femoral común
- Cables de varios tamaños
- 6 fundas cortas y largas francesas
- Catéteres en ángulo
- Balones de angioplastia
- Dispositivo de protección embólica
La técnica transcarotídica requiere lo siguiente:
- Una mesa de operaciones
- Pinzas vasculares para la exposición quirúrgica de la arteria carótida común en la base del cuello y punción directa con un kit de micropinchación,
- Se pueden emplear cables, fundas y globos adicionales.
- Un dispositivo de inversión de flujo que protege el cerebro de la embolización.
Preparación para la colocación de stents en las arterias coronarias
La mayoría de los médicos optan por realizar CAS bajo anestesia local con o sin sedación en el caso de un enfoque transfemoral para evaluar la condición neurológica del paciente. Se puede usar anestesia local con sedación o anestesia general para el abordaje transcarotídeo. Se debe recomendar el uso de EEG intraoperatorio/mapeo cerebral si se usa anestesia general.
Los pacientes deben ser observados a fondo durante todo el procedimiento, independientemente del método utilizado. El CAS, al igual que el CEA, puede inducir alteraciones significativas en la hemodinámic de un paciente, como hipotensión o bradicardia. Para manejar tales alteraciones hemodinámicamente sustanciales, los profesionales de la anestesia deben tener medicamentos vasoactivos a mano. Tener una línea arterial in situ para la monitorización hemodinámica invasiva durante la operación también es una buena idea. Los pacientes deben tomar aspirina y Plavix antes de la cirugía, y deben continuar tomándolos después. En la sala de espera preoperatoria, todos los pacientes deben ser interrogados sobre su uso de aspirina y Plavix.
El paciente debe estar en decúbito supino y el cuello debe desplazarse hacia el otro lado para el abordaje transfemoral. El paciente debe estar en decúbito supino con un rodillo de hombro debajo de los hombros y el cuello movido hacia el lado opuesto para el enfoque transcarotídeo. Al igual que con cualquier cirugía invasiva, se deben seguir precauciones estériles completas durante el procedimiento. Ambas ingles deben limpiarse y cubrirse de la manera estéril habitual si se emplea la técnica transfemoral.
Además de las ingles, el cuello debe estar preparado y cubierto para el enfoque transcarotídeo.
Procedimiento de colocación de stent en la arteria coronaria
Colocación de stent en la arteria carótida transfemoral
Se cree que el método transfemoral proporciona una mayor versatilidad. Sin embargo, la estructura del arco aórtico y las calcificaciones pueden limitarlo. La arteria femoral común se alcanza por vía percutánea utilizando un kit de micropinchación y la técnica de Seldinger bajo guía ecográfica. Se recomienda una angiografía femoral en este punto para determinar la entrada anatómica correcta en la arteria femoral común y determinar la idoneidad para el uso de un dispositivo de cierre de acceso vascular después de la finalización del procedimiento. Después de eso, se aplica una funda de 6 Fr sobre un cable de 0.035 pulgadas. El alambre se inserta cuidadosamente en el arco aórtico. La arteria carótida común se canula preferentemente y se mapea utilizando un catéter en ángulo y una proyección oblicua anterior izquierda en el sistema fluoroscópico. Luego, el catéter se coloca en la arteria carótida externa una vez que se ha insertado el alambre guía en la arteria. Se introduce una vaina lanzadera en la arteria carótida común sobre un alambre más fuerte. Para localizar la lesión, se realizan arteriografías carótidas especializadas desde diversas perspectivas. Después de atravesar la lesión con un cable de 0.014 pulgadas, se debe colocar un dispositivo de protección embólica. Se utiliza un balón de perfil pequeño para dilatar la lesión antes de la cirugía. Durante este procedimiento y después, preste mucha atención a la hemodinámica del paciente. Se inserta un stent del tamaño adecuado después de la predilatación. Si hay estenosis residual grave (más del 35%) después de desplegar el stent, se puede utilizar la angioplastia con balón para corregirla. Si los resultados son favorables, se completan los angiogramas carotídeos y cerebrales, y se retiran los catéteres y vainas. El sitio de arteriotomía en la arteria femoral común se cierra con un dispositivo de cierre.
Colocación de stent en la arteria carótida transcarótida
El método transcarotídeo incluye la exposición quirúrgica de la arteria carótida común en la base del cuello. Además de los puntos de referencia anatómicos típicos, la ecografía dúplex se puede utilizar para diseñar la incisión quirúrgica a lo largo del curso de la arteria carótida común. La electrocauterización de Bovie se utiliza para llevar a cabo la disección a través de los tejidos subcutáneos. El platisma está separado e identificado. La arteria carótida común se descubre y se disecciona circunferencialmente. Posteriormente, la arteria se envuelve en un asa vascular o cinta umbilical. Las porciones proximal y distal de la arteria carótida común también se arrancan. La arteria carótida común es directamente accesible utilizando un kit de micropinchación, y se obtiene angiografía. La porción arterial del dispositivo de inversión de flujo se inserta a través del alambre guía en la arteria carótida común. La vena femoral común se perfora utilizando un kit de micropinchación bajo supervisión de ultrasonido, y luego se introduce un alambre guía 0.035 en la vena femoral, seguido de la implantación de la vaina venosa del sistema de inversión de flujo. La vaina venosa se conecta posteriormente a la vaina arterial, lo que resulta en un flujo inverso. Luego se realizan múltiples proyecciones de angiografía carotídea. Después de atravesar la lesión con un alambre guía, se coloca una pinza sobre la arteria carótida común proximal. Para abordar la lesión de la arteria carótida, se realiza una predilatación y la colocación de stent después de esta maniobra. La angioplastia con balón se usa para tratar la estenosis residual significativa después del despliegue del stent (generalmente superior al 35%). Los cables y catéteres se retiran después de que se termina la angiografía. La arteria carótida común distal se sujeta, y la arteriotomía se cierra mediada por sutura con sutura prolina. La incisión en el cuello se cierra en capas. Se retira la vaina de la vena femoral y se aplica presión manual para lograr la hemostasia.
¿Cuál es el tiempo de recuperación para la colocación de stents en la arteria carótida?
Después de la colocación del stent carotídeo, la mayoría de las personas permanecen en el hospital durante 24 a 48 horas. El personal del hospital vigilará tus signos vitales durante este período para asegurarse de que esté bien. También se puede realizar un examen de ultrasonido para asegurarse de que la arteria esté limpia.
Las enfermeras controlarán sus signos vitales durante toda la noche para asegurarse de que se recupere rápidamente. Si no se descubren problemas dentro de las 24 horas, lo más probable es que lo den de alta del hospital. Los pacientes pueden ser monitoreados por un día o dos adicionales en algunas circunstancias.
La mayor parte de la recuperación del stent carotídeo ocurrirá en el hogar. La mayoría de las personas deben descansar durante al menos 48 horas y evitar participar en actividades vigorosas.
En los próximos días, es posible que tenga dolor en el sitio de la herida. Esta es una ocurrencia común durante el período de recuperación. Para aliviar el malestar, el médico puede recetar un analgésico. Sin embargo, muchas personas encuentran que el paracetamol proporciona el alivio que desean. Si la molestia persiste por más de tres días, debe buscar consejo médico.
Puede reanudar su rutina normal después de un día a tres. Todavía es una buena idea mantenerse alejado de las actividades extenuantes durante alrededor de 6 a 7 días, o hasta que el sitio de la herida esté completamente curado. En su lugar, salga a caminar brevemente para mantener el corazón y el sistema circulatorio en buenas condiciones. Después de una semana de recuperación, debe ser capaz de ejercitarse más.
Riesgos de colocación de stents en las arterias coronarias
- Inestabilidad hemodinámica. Los barorreceptores en el bulbo carotídeo regulan las funciones simpáticas y parasimpáticas. Con la angioplastia y la instalación de stent, estos receptores se estiran / comprimen, lo que inhibe la actividad simpática y aumenta el tono parasimpático vagal, lo que resulta en trastornos cardiovasculares. Aunque la bradicardia y la hipotensión pueden ocurrir en el cinco al diez por ciento de los pacientes, los pasos previos al procedimiento de rutina, como evitar los betabloqueantes cerca del tiempo de intervención y la prescripción de atropina con una frecuencia cardíaca basal baja (menos de 60 latidos por minuto) pueden ayudar a minimizar los cambios hemodinámicos sustanciales. Aunque la mayoría de estas alteraciones son transitorias y pueden no requerir tratamiento a largo plazo, algunas personas pueden recibir tratamiento vasopresor a corto plazo. Los médicos eligen la dopamina INTRAVENOSA porque es un vasopresor con características inotrópicas que mejora el flujo sanguíneo renal y hepato-esplácnico y aumenta el gasto cardíaco más que la norepinefrina.
- Lesión vascular iatrogénica. El vasoespasmo es típicamente benigno, de corta duración y solo se nota en el 12-15% de los casos debido a una lesión vascular iatrogénica. Las disecciones vasculares, trombosis o perforación, por otro lado, son más peligrosas y pueden servir como un nidus para la trombosis; sin embargo, son menos frecuentes.
- Estenosis de la arteria carótida externa. Puede ocurrir como resultado del enderezamiento y la dilatación de la ICA causada por la colocación del stent, sin embargo, se considera clínicamente intrascendente.
- Mal funcionamiento del dispositivo. La falla del dispositivo es poco común, ocurre en menos del 1% de los casos, y puede incluir migración de stent, torsión o fractura, lo que puede provocar angulación vascular y reestenosis.
- Reestenosis o trombosis del stent. La reestenosis o trombosis de un stent puede provocar hipoperfusión y tromboembolismo. La hiperplasia intimal es una consecuencia de la cicatrización posterior a la angioplastia y colocación de stent de la intervención vascular. La matriz extracelular y los músculos lisos vasculares generalmente se ven afectados, lo que resulta en el agrandamiento de la capa de la pared del vaso intimal. La hiperplasia intimal excesiva podría restringir el flujo sanguíneo luminal, lo que resulta en reestenosis dentro del stent. La mayor longitud del stent, el radio del stent, la afectación de múltiples vasos, la disección subyacente residual, así como la mala aposición a la pared del vaso, la edad avanzada, el sexo femenino, la presión arterial sistólica y diastólica elevada, el consumo previo o activo de tabaco, la diabetes no insulinodependiente, el colesterol sérico alto y la estenosis carotídea contralateral de mayor grado se encuentran entre los factores técnicos y demográficos relacionados con esto. Un ensayo aleatorizado reciente encontró que el uso de cilostazol para prevenir la estenosis carotídea en el stent tuvo resultados alentadores.
- Síndrome de hiperperfusión cerebral. los individuos con deterioro de la capacidad de respuesta vasomotora en los momentos basales y periprocedimentales, así como hipertensión no tratada y estenosis carotídea contralateral obstruida o grave, tienen un mayor riesgo de hemorragia intracraneal postprocedimental. Los pacientes con mayor riesgo de síndrome de hiperperfusión cerebral pueden identificarse con pruebas previas al procedimiento para determinar la presencia de una reserva cerebrovascular dañada. El Doppler transcraneal con medición de las velocidades medias de las arterias cerebrales medias antes y después de la revascularización se puede utilizar para ajustar los niveles de presión arterial postoperatoria.
- Infarto de miocardio. Se estima que el infarto de miocardio periprocedimental comprende el 2-4% de todos los infartos de miocardio. Además de la incomodidad torácica o la evidencia de ISQUEMIA en el ECG, el infarto de miocardio se caracteriza por una duplicación de los límites superiores del rango normal de creatina quinasa MB o troponina. Se cree que el desequilibrio hemodinámico durante la angioplastia / colocación de stent es la causa principal de la isquemia miocárdica.
- Problemas del sitio de acceso. Las lesiones de acceso transfemoral son las consecuencias más comunes. El dolor es el problema más común, pero las infecciones, los pseudoaneurismas o las fístulas arteriovenosas, el hematoma en el sitio de punción y la hemorragia retroperitoneal que requieren transfusión de sangre son menos comunes. El acceso a la arteria transradial para tratamientos neuroendovasculares, como el stent carotídeo, se está volviendo más común y puede ser más seguro que el acceso transfemoral.
Importancia clínica
CAS y CEA se han comparado en pacientes sintomáticos y asintomáticos en varios estudios. La CEA tiende a aumentar la probabilidad de isquemia miocárdica, mientras que la CAS parece aumentar el riesgo de un accidente cerebrovascular (ACV). Después de dos años, las tasas de reestenosis parecen ser comparables entre CEA y CAS. Los pacientes de 70 años o más, así como aquellos con una carga significativa de lesiones de materia blanca en los escáneres cerebrales, parecen tener peores resultados con CAS como técnica. Como resultado, la selección del paciente es crítica en CAS. En el caso de un arco aórtico hostil, el enfoque transcarotídeo de CAS puede disminuir el riesgo de embolización. En los estudios en curso, se está obteniendo más experiencia con este método. La hospitalización relacionada con CEA y CAS y los gastos a largo plazo parecen idénticos.
Direcciones futuras de la colocación de stents en la arteria coronaria
La colocación de stents carotídeos, a pesar de ser un método bien establecido con excelentes resultados cuando es realizado por operadores experimentados en centros de alto volumen, está luchando por obtener aceptación científica. La innegable discrepancia en los resultados entre las dos técnicas mostradas en estudios clínicos aleatorizados ha disminuido el entusiasmo inicial por el CAS como un sustituto viable y menos invasivo de la CEA. Los requisitos inadecuados de experiencia endovascular, que podrían contribuir a una tasa de eventos elevada debido a las habilidades técnicas insuficientes y la mala selección de pacientes, se han identificado como la causa principal de los resultados desfavorables de CAS. A pesar del hecho de que los registros multicéntricos de alta calidad y las experiencias de un solo centro de alto volumen han indicado repetidamente resultados favorables de CAS, la comunidad de neurólogos no ha considerado los datos suficientes para prescribir CAS. Además, la cirugía solo se ha financiado dentro de los procedimientos del estudio en varios países, incluidos los Estados Unidos. En los últimos años, el número de cirugías realizadas se ha mantenido estable, si no disminuyendo, mientras que la inversión corporativa para investigación, desarrollo y estudios clínicos se ha reducido drásticamente. Desafortunadamente, se esperan pocos datos aleatorios nuevos que comparen CAS con CEA en los próximos años. Solo si las tecnologías prometedoras descritas tienen la oportunidad de ser probadas en estudios clínicos con la potencia adecuada, que requieren una financiación significativa de la industria, las instituciones privadas o públicas, podrían revertir la tendencia desfavorable actual para CAS.
Conclusión
CAS ha evolucionado dramáticamente en las últimas dos décadas, sin embargo, sigue siendo objeto de acaloradas discusiones y escrutinio. Grandes estudios realizados durante la última década han demostrado que el CAS puede dar una opción segura y duradera para la revascularización de la estenosis carotídea cuando es realizada por operadores capacitados. Algunos argumentarían que CAS es actualmente el estándar de terapia para ciertos pacientes de alto riesgo. Si bien los resultados obtenidos de CAS son comparables a los de CEA, es probable que se requieran más mejoras, particularmente en la reducción de la tasa de accidente cerebrovascular perioperatorio, antes de que el tratamiento pueda considerarse equivalente o estándar de atención para todos los pacientes. En el futuro, se necesitarán más datos, incluidas las comparaciones con la mejor terapia médica, particularmente en el individuo asintomático. En vista de las tremendas mejoras en la mejor terapia médica en las últimas décadas, este trabajo debería ayudar a definir completamente el papel de CAS.