Síndrome de Asherman
Visão geral
A síndrome de Asherman é uma condição ginecológica uterina adquirida incomum. Distingue-se pela aderência de tecido cicatricial que contorna as paredes uterinas, o que reduz o volume da cavidade uterina. As aderências intrauterinas ou sinéquias podem se formar como resultado da raspagem cirúrgica ou limpeza do tecido da parede uterina (dilatação e curetagem [D e C]), infecções endometrial (por exemplo, tuberculose genital) ou outros motivos.
A síndrome de Asherman pode variar de grave (quando mais de 75% das paredes anterior e posterior uterinas se fundem) a moderadas e leves, onde apenas pequenas seções da parede uterina se fundem. Dependendo da gravidade da condição, os pacientes podem ter uma variedade de sintomas, incluindo diminuição do fluxo menstrual, aumento de cólicas e desconforto abdominal, cessação definitiva dos períodos menstruais (amenorreia) e, em algumas mulheres, infertilidade.
A cirurgia histeroscópica, bem como tratamentos preventivos (cateter de Foley) e restauradores, estão atualmente disponíveis como alternativas terapêuticas (tratamento hormonal). Abordagens mais novas, incluindo como terapia com células-tronco, também estão sendo investigadas para tratar casos graves da síndrome de Asherman.
Definição da síndrome de Asherman
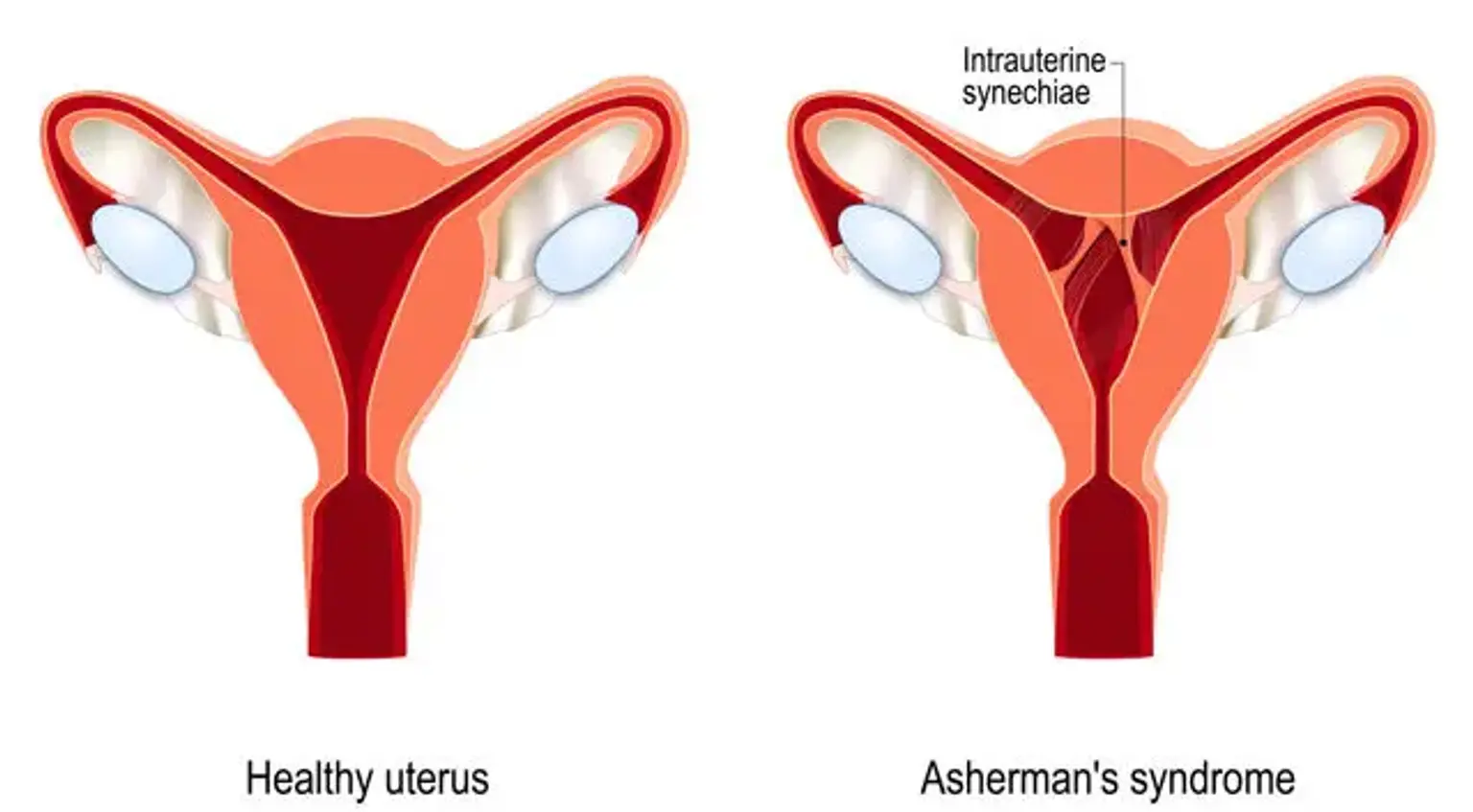
A síndrome de Asherman, que também é referida como aderências intrauterinas ou sinéquias intrauterinas, ocorre quando o tecido cicatricial (aderências) se forma dentro do útero e/ou o colo do útero. Tecido cicatricial no útero ou no colo do útero se forma como resultado da doença. As paredes do útero engrossam por causa da cicatriz. Eaes ocupam mais espaço do que o normal, resultando em um útero menor.
As paredes podem se fundir em circunstâncias extremas. Uma adesão intrauterina (AIU) é um termo usado para descrever a condição.
A síndrome de Asherman é uma condição bastante incomum. É difícil estimar o quão comum é porque não é frequentemente diagnosticada. De acordo com certos estudos, a AIU ocorre em aproximadamente 20% das mulheres que foram submetidas à dilatação e curetagem devido a problemas de gravidez.
Causas da Síndrome de Asherman
Cirurgias de dilatação e curetagem (D e C) são responsáveis por cerca de 90% de todas as ocorrências da síndrome de Asherman. Uma dilatação e curetagem são geralmente realizadas após um aborto incompleto, uma placenta que permanece após o nascimento, ou um aborto eletivo.
Há uma probabilidade de 25% de ocorrência da síndrome de Asherman se um D e C são feitos entre duas e quatro semanas após o nascimento para uma placenta retida. Quanto mais operações D e C uma mulher se submete, maior o risco de ter essa doença.
Outros procedimentos pélvicos, incluindo um parto cesáreo ou a extração de miomas ou pólipos, podem resultar em aderências. Outras causas potenciais incluem;
- Infecção dos órgãos reprodutivos
- Endometriose
- Tratamento de radiação
Menos frequentemente, ocorre após uma dilatação e curetagem para um procedimento não obstétrico para sangramento excessivo, amostragem para câncer endometrial ou remoção de pólipos endometriais. Também pode ocorrer após a cirurgia para remover miomas uterinos. Em pacientes com sangramento uterino excessivo persistente (hipermenorréia), procedimentos específicos para criar essas aderências em toda a cavidade uterina é o objetivo desejado para controlar o sangramento. Esses procedimentos são feitos remover o endométrio e criar cicatrizes. Nos países em desenvolvimento, também pode ocorrer devido a infecções por esquistossomose ou tuberculose (genital).
Epidemiologia
A síndrome de Asherman pode não ser reconhecida em mulheres que não estão tentando engravidar, pois podem não reconhecer ou se preocupar com os sintomas. Essas mulheres podem ter hipomenorreia. Portanto, a síndrome de Asherman pode ser subdiagnosticada porque geralmente é indetectável por exames de rotina ou procedimentos diagnósticos, como um exame de ultrassom. Pode ocorrer em até 13% das mulheres submetidas ao término da gravidez durante o primeiro trimestre, e 30% em mulheres submetidas a dilatação e curetagem (D e C) após um aborto espontâneo tardio.
Mulheres com anormalidades placentárias (por exemplo, placenta acreta) podem ter um risco maior de desenvolver síndrome de Asherman à medida que a placenta adere a camadas mais profundas dentro do útero e se torna mais difícil de remover. A incidência pode chegar a 23,4% em pacientes submetidos a procedimentos de duas a quatro semanas após o procedimento inicial para parto vaginal ou aborto despercebido. O risco aumenta para pacientes submetidos a procedimentos repetidos para sangramento ou repetida interrupção eletiva de gestações.
É encontrado em 1,5% das mulheres avaliadas com uma histerossalpingografia (HSG) para infertilidade, entre 5 e 39% das mulheres com aborto recorrente. A Síndrome de Asherman pode ocorrer em 31% das mulheres após a ressecção histeroscópica inicial do leiomioma, e até 46% após a segunda ressecção histeroscópica.
Fisiopatologia
A síndrome de Asherman ocorre quando há trauma ou remoção da camada basal de endométrio em áreas opostas dentro da cavidade uterina. Tal lesão no revestimento desencadeia inflamação que permite que essas aderências se formem de um lado da cavidade até o outro. Anormalidades na placentação onde o tecido placentário se esconde abaixo da camada basal do endométrio aumentam significativamente o risco de desenvolver síndrome de Asherman. A extensão das aderências define se o caso é leve, moderado ou grave. As aderências podem ser finas ou grossas, irregulares na localização ou confluentes. As aderências geralmente não são vasculares, uma consideração importante ao discutir opções de tratamento.
Sinais e Sintomas da Síndrome de Asherman
A maioria das mulheres com síndrome de Asherman não tem ciclos menstruais regulares ou não tem nenhum. Algumas mulheres sentem dor na época em que sua menstruação é esperada, mas sem sangue. Isso pode significar que você está tendo menstruação, mas o sangue não pode sair do útero devido ao tecido cicatricial bloqueando a saída.
Seus ciclos menstruais podem ser escassos, irregulares ou inexistentes devido a outras doenças. Podem ser distúrbios de saúde como menopausa, estresse, perda inesperada de peso, gravidez, obesidade, exercícios excessivos, uso de pílulas contracepção ou síndrome do ovário policístico (SOPC).
Se seus ciclos menstruais cessarem ou se tornarem pouco frequentes, consulte seu médico ou ginecologista imediatamente. Pode ser o sintoma da síndrome de Asherman. Eles podem usar testes diagnósticos para descobrir o que está errado e começar a tratá-lo.
Diagnóstico da Síndrome de Asherman
Se o ginecologista suspeitar da síndrome de Asherman, ele ou ela fará exames de sangue para descartar outras possíveis causas de seus sintomas. Um ultrassom da síndrome de Asherman também pode ser útil para avaliar a espessura do revestimento do útero e folículos ovarianos .
A histeroscopia pode ser a abordagem mais eficaz para diagnosticar a síndrome de Asherman. O ginecologista dilatará o colo uterino e, em seguida, implantará um histeroscópio durante esta operação. Uma histeroscopia é semelhante a um telescópio em miniatura. Permite que o médico veja o útero e verifique se há alguma forma de cicatriz.
Às vezes, o ginecologista também pode sugerir um histerossalpingografia (HSG). Ele ou ela pode realizar um HSG para ver como seus tubos de falópio e útero e estão. Um corante específico é injetado no útero durante este procedimento para ajudar o médico a descobrir anormalidades na cavidade uterina. Também ajuda a identificar quaisquer crescimentos ou obstruções nos tubos de falópio sob um raio-x.
Se você tiver algum dos seguintes sintomas, consulte seu ginecologista sobre a realização de um teste para síndrome de Asherman;
- Seus ciclos menstruais ficaram erráticos ou cessaram após cirurgia uterina anterior.
- Você está tendo vários abortos.
- Você está tendo problemas para conceber.
Tratamento da Síndrome de Asherman
A cirurgia histeroscópica é um procedimento cirúrgico que os ginecologistas usam durante o tratamento da síndrome de Asherman. As aderências são removidas usando pequenas ferramentas cirúrgicas ligadas à ponta do histeroscópio. Esta operação é sempre feita sob anestesia geral.
Você receberá antibióticos para evitar infecções e comprimidos de estrogênio para melhorar a saúde do seu revestimento uterino após o tratamento. Uma histeroscopia de acompanhamento será realizada para garantir que a operação tenha ocorrido bem e que seu útero esteja livre de aderências.
Como as aderências às vezes se repetem após o procedimento, os médicos aconselham esperar pelo menos um ano antes de você tentar engravidar. Isto é para garantir que a adesão não tenha ocorrido. Se você não pretende ter filhos e o problema não está causando nenhuma dor, você pode não precisar deste tratamento.
O tratamento hormonal, como suplementos de estrogênio, tem sido defendido para ajudar na cicatrização de tecidos e restauração do revestimento uterino. Embora alguns estudos tenham demonstrado que a terapia de estrogênio pode melhorar a regeneração e o crescimento de células de parede uterinas, outros ensaios clínicos estão sendo realizados para validar a eficácia da terapia de estrogênio no tratamento da síndrome de Asherman. Antibióticos são frequentemente recomendados após cirurgia histeroscópica. Embora os antibióticos não previnem diretamente a re-adesão, eles ajudam a prevenir infecções e inflamações que podem danificar o útero e causar re-adesão da parede uterina.
Prognóstico
As chances de conceber e dar à cirurgia são menores em pacientes com doença moderada a grave, mas podem melhorar após a cirurgia se a cavidade puder ser reconstruída e as menstruações voltarem. Embora uma cavidade uterina de aparência normal possa ser vista após cirurgias repetidas, a reconstrução de um revestimento endometrial normal pode demorar por algum tempo após a cirurgia ou pode não ocorrer.
Complicações
A síndrome de Asherman pode resultar em perda repetitiva de gravidez/abortos apesar da cirurgia e tratamento. A recorrência das aderências pode ser vista mesmo após a adesiólise.
Embora o risco de câncer endometrial em mulheres com síndrome de Asherman possa ser menor do que a população geral, mulheres com Asherman podem desenvolver câncer endometrial antes ou depois da menopausa. Uma vez que os sinais e sintomas frequentemente encontrados nessas mulheres (sangramento precoce ou anormal, endométrio engrossado) podem passar despercebidos devido à cicatriz ou obstrução cervical; portanto, essas mulheres podem se beneficiar de uma avaliação sonográfica de rotina do endométrio para monitorar as mudanças.
A síndrome de Asherman pode resultar em complicações obstétricas que incluem trabalho de parto prematuro, baixo peso ao nascer e complicações placentárias que incluem placenta retida e placenta accreta.
Prevenção da Síndrome de Asherman
Alguns pesquisadores acreditam que mulheres que se submetem a cirurgia uterina ou têm lesões também devem receber terapia hormonal ou separação mecânica da parede uterina após seus procedimentos para evitar a AIU. Isso significa que um stent é inserido no útero e permanece lá por algum tempo para prevenir a AIU.
Antes de tentar engravidar, mulheres que fizeram cirurgias uterinas podem ser aconselhadas a fazer um exame de imagem para determinar se têm alguma aderência. Além disso, a pesquisa afirma que a ordem em que as D e Cs são conduzidas impacta no desenvolvimento da adesão. Se uma D e C pós-parto for realizada, as aderências são mais propensas a ocorrer de duas a quatro semanas após o nascimento.
Como a Síndrome de Asherman pode afetar a fertilidade
A síndrome de Asherman às vezes é a razão pela qual algumas mulheres são incapazes de conceber ou ter abortos recorrentes. Se você tem síndrome de Asherman, você ainda pode engravidar. No entanto, as aderências dentro do útero podem representar um enorme risco para o feto em crescimento. Portanto, você terá uma chance maior de aborto e natimorto do que mulheres que não têm esse problema.
Durante a gravidez, a síndrome de Asherman aumenta a chance de sangramento excessivo, placenta prévia e placenta acreta.
- Placenta acreta: Ocorre quando a placenta se prende muito longe na parede uterina. Uma gravidez de alto risco ocorre como resultado disso. Ele permanece anexado mesmo após o parto, no todo ou em parte, causando sangramento excessivo.
- Placenta prévia: A placenta obstrui a abertura do colo do útero, resultando em sangramento intenso durante a gravidez e o parto. Também aumenta as chances de nascimento prematuro.
- Sangramento excessivo: Pode causar um aborto, infecção ou ser um sintoma de uma gravidez ectópica. Uma gravidez ectópica ocorre quando uma gravidez se desenvolve no tubo falópio.
Portanto, se você tem síndrome de Asherman, seu médico pode querer ficar de olho em sua gravidez. A cirurgia pode ser usada para tratar a síndrome de Asherman. Este procedimento geralmente melhora suas chances de conceber e ter um parto com sucesso. Os médicos aconselham que você espere um ano depois de se submeter à cirurgia antes de tentar engravidar.
Estágios da Síndrome de Asherman
Os ginecologistas podem categorizar a síndrome de Asherman nos seguintes estágios;
Fase I:
- Cicatrizes no canal cervical ou cavidade uterina são poucas.
- Haverá menos impacto na função uterina normal, a menos que isso inclua uma seção específica do útero conhecida como istmo. Além disso, terapia não é necessária. No entanto, se a cicatriz se estende ao istmo, pode ter uma influência substancial na função do endométrio, e você tem que procurar atendimento médico.
- A maioria das mulheres pode conceber novamente.
Fase II:
- Pacientes que apresentam nesta fase da doença são mais comuns. O óstio interno, uma pequena porção do colo do útero abrindo no útero fica bloqueada facilmente, será obstruído. Esse impedimento pode ser tão pequeno quanto uma fração de centímetro em algumas mulheres ou tão grande quanto vários milímetros em outras.
- Não haverá saída de sangue menstrual e nem desconforto se a cicatriz ocorrer na extremidade inferior da cavidade uterina (o istmo).
- As mulheres podem sentir pequenas cólicas sem sangrar em alguns casos, mas isso é incomum.
- Além disso, a maioria das mulheres que têm síndrome de Asherman estágio II tem uma probabilidade maior de 60% de engravidar novamente.
Fase III:
- O útero normalmente se contrai, mas o tecido cicatricial impedirá que mais da metade dele o faça. Também é possível que um dos orifícios tubais seja bloqueado.
- Quanto mais extensa a cicatriz, mais difícil é tratar.
- As mulheres têm menos de 30% de probabilidade de conceber e dar à luz com sucesso na maioria dos casos.
Estágio IV:
- Mais de 75% do útero está obstruído, e o útero é pequeno em tamanho.
- O tratamento nesse nível envolve inúmeras visitas e tem uma baixa taxa de sucesso.
- É provável que os resultados melhorem no futuro com a introdução de tecnologias de células-tronco.
Perspectiva da Síndrome de Asherman
Você pode achar difícil, e até impossível, conceber se você tem síndrome de Asherman. Também pode aumentar suas chances de problemas significativos de gravidez. É frequentemente evitável e tratável.
Considere procurar ajuda de um grupo de apoio se você tem síndrome de Asherman e se sua fertilidade não pode ser restaurada. Mulheres que desejam, mas são incapazes de conceber, têm várias opções. Barriga de aluguel e até mesmo adoção são duas dessas alternativas.
Conclusão
A síndrome de Asherman afeta mulheres que têm aderências intrauterinas e experimentam sinais e sintomas como irregularidades menstruais e dor. Após trauma uterino, a amenorreia (ausência de menstruação) é o sintoma mais comum.
Embora a dilatação e a curetagem (D e C) sejam a intervenção mais utilizada para a remoção de produtos retidos de concepção (PRDC), a ressecção histeroscópica, em comparação, está associada a menores taxas de formação de adesão intrauterina. A ressecção histeroscópica dá a vantagem da visualização direta da câmara uterina, permitindo assim a remoção do PRDC com dano mínimo ao endométrio.
Adesões significativas podem exigir mais de um procedimento cirúrgico para reparo. A maioria dos casos pode ser corrigida, e várias mulheres que têm essa condição eventualmente se recuperarão com sucesso. Algumas mulheres terão uma condição que não pode ser corrigida, e precisarão buscar tratamento alternativo, como empregar um portador gestacional.