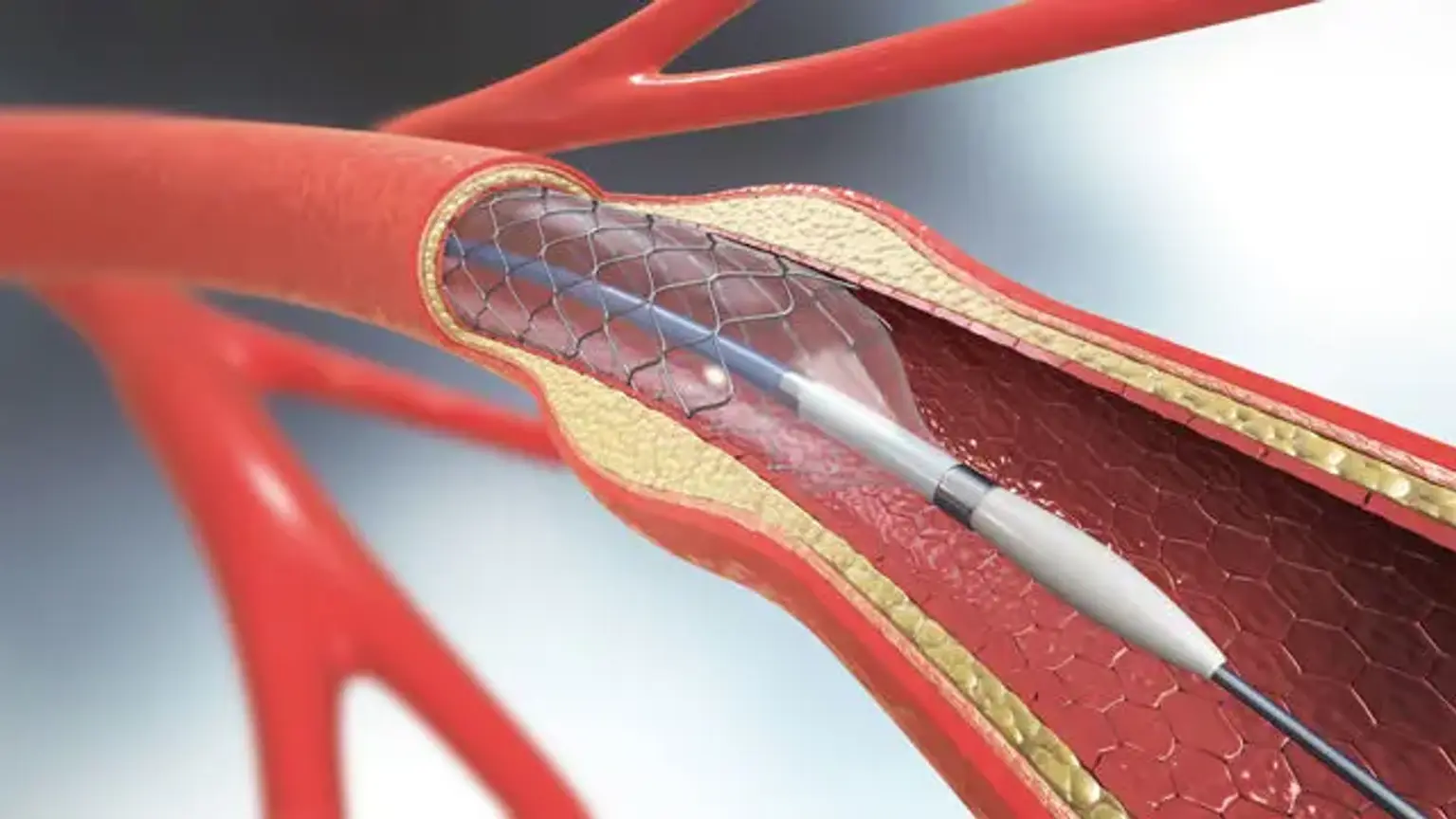
Đặt stent động mạch cảnh
Điều trị truyền thống cho hẹp động mạch cảnh cấp độ cao không có triệu chứng và có triệu chứng là phẫu thuật cắt nội mạc động mạch cảnh (CEA). Phẫu thuật cắt nội mạc động mạch cảnh là một thủ thuật bao gồm bộc lộ động mạch cảnh và loại bỏ các mảng bám từ bầu động mạch cảnh và động mạch cảnh trong thông qua một vết cắt ở cổ. Các thủ thuật xâm lấn tối thiểu đã phát triển trong phẫu thuật mạch máu, cũng như trong nhiều lĩnh vực phẫu thuật khác trong suốt thời gian qua. Vết cắt nhỏ hơn, ít khó chịu sau phẫu thuật, nguy cơ mắc các vấn đề về vết thương sau phẫu thuật thấp hơn và thời gian nằm viện ngắn hơn là tất cả những ưu điểm của các thủ thuật này. Một trong những thủ thuật như vậy là đặt stent động mạch cảnh (CAS), có thể được thực hiện qua đường truyền máu hoặc qua đường động mạch cảnh.
Giải phẫu và Sinh lý học
Cung động mạch chủ (trái) hoặc thân cánh tay đòn (phải) tạo ra động mạch cảnh chung. Nó được chia thành hai động mạch cảnh: động mạch cảnh trong và động mạch cảnh ngoài. Động mạch cảnh ngoài cung cấp máu cho mặt, da đầu và cổ, trong khi động mạch cảnh trong cung cấp máu cho não. Tại các điểm khác nhau, các động mạch cảnh trong và ngoài phát triển các phần phụ. Trong trường hợp một trong hai động mạch bị tắc, điều này rất hữu ích để duy trì lưu lượng máu qua tuần hoàn bàng hệ. Có ba dạng giải phẫu khác biệt của cung động mạch chủ. Để làm cho mọi thứ dễ dàng hơn, một đường ngang tưởng tượng được đánh dấu qua đỉnh của cung động mạch chủ và các đường thẳng song song tưởng tượng được tạo ra để so sánh nguồn gốc của các mạch lớn nhô ra khỏi cung. Tất cả các bình lớn bắt đầu gần đường nằm ngang tưởng tượng được vẽ qua đỉnh của cung động mạch chủ trong một cung loại 1. Cung động mạch chủ loại 2 bắt nguồn của tất cả các mạch chính nằm trong đường song song thứ ba đối với cung động mạch chủ loại 3. Góc của cung động mạch chủ, vì nó liên quan đến kiểu cung động mạch chủ, có tác động đáng kể đến CAS.
Chỉ định đặt stent động mạch vành
Ở những người bị hẹp động mạch cảnh cấp độ cao không có triệu chứng (hơn 75%) hoặc có triệu chứng, CAS là một lựa chọn khả thi để điều trị CEA. Nguy cơ bệnh nhân phẫu thuật cao, chẳng hạn như bệnh phổi nghiêm trọng, nhồi máu cơ tim, đau thắt ngực, hoặc suy tim sung huyết nặng; tiền sử xạ trị vùng cổ trước đây được cho là sẽ gây khó khăn cho việc phẫu thuật mổ hở; sự hiện diện của mở khí quản, tắc nghẽn động mạch cảnh bên; và CEA trước đó với chứng hẹp tái phát đều là dấu hiệu cho CAS.
Chống chỉ định đặt Stent động mạch vành
Cấu trúc cung động mạch chủ không thuận lợi là chống chỉ định chính của CAS qua đường thay máu. Cung động mạch chủ bị vôi hóa nặng hoặc cung động mạch chủ loại 3 là những ví dụ về điều này.đe dọa tính mạng phản ứng dị ứng với thuốc cản quang tiêm tĩnh mạch có thể là một chống chỉ định tương đối. Tuy nhiên, bệnh nhân có thể được dùng thuốc trước để giảm bớt một số nguy cơ. Một động mạch cảnh chung có chiều dài dưới 5 cm tính từ xương đòn được coi là không phù hợp cho phương pháp tiếp cận xuyên động mạch.
Trang thiết bị
Cả hai quy trình đều yêu cầu siêu âm, thiết bị hình ảnh huỳnh quang, tấm chắn chì, màn vô trùng, nước muối chống đông máu và heparin. Để xác nhận rằng ACT sau quá trình gan hóa lớn hơn 250 giây, cần có một máy ACT.
Các vật dụng sau đây là bắt buộc đối với phương pháp qua mạch đùi:
- Bộ kit nhỏ tiếp cận qua da vào mạch đùi chung
- Nhiều dây kích thước khác nhau
- Vỏ dài và ngắn kích thước 6 French
- Ống thông gập góc
- Bóng chỉnh sửa mạch
- Dụng cụ bảo vệ huyết tắc
Đối với phẫu thuật bộc lộ động mạch cảnh cần
- Một bàn mổ
- Kẹp mạch máu để phẫu thuật cắt động mạch cảnh chung ở gốc cổ và chọc trực tiếp bằng bộ dụng cụ vi đâm,
- Có thể sử dụng thêm dây, vỏ bọc và bóng bay.
- Một thiết bị đảo ngược dòng chảy giúp bảo vệ não khỏi tắc mạch.
Chuẩn bị đặt stent động mạch vành
Hầu hết các bác sĩ lựa chọn tiến hành CAS dưới gây tê cục bộ có hoặc không có thuốc an thần trong trường hợp phương pháp thay máu để đánh giá tình trạng thần kinh của bệnh nhân. Gây tê cục bộ bằng thuốc an thần hoặc gây mê toàn thân có thể được sử dụng cho phương pháp tiếp cận qua đường mang tai. Việc sử dụng điện não đồ / lập bản đồ não trong phẫu thuật nên được khuyến khích nếu sử dụng gây mê toàn thân.
Bệnh nhân cần được quan sát kỹ lưỡng trong suốt quá trình, bất kể phương pháp được sử dụng. CAS, giống như CEA, có thể gây ra những thay đổi đáng kể về huyết động của bệnh nhân, chẳng hạn như hạ huyết áp hoặc nhịp tim chậm. Để kiểm soát những thay đổi đáng kể về mặt huyết động như vậy, gây mê nên có sẵn thuốc hoạt huyết. Có một đường truyền động mạch tại chỗ để theo dõi huyết động xâm lấn trong quá trình phẫu thuật cũng là một ý kiến hay. Bệnh nhân nên dùng aspirin và Plavix trước khi phẫu thuật, và họ nên tiếp tục dùng sau đó. Trong phòng chờ phẫu thuật, tất cả bệnh nhân nên được hỏi về việc sử dụng aspirin và Plavix.
Bệnh nhân nên nằm ngửa và cổ nên được chuyển sang bên kia để tiếp cận thay máu. Bệnh nhân nên nằm ngửa với một cuộn vai bên dưới vai và cổ di chuyển sang bên đối diện để tiếp cận xuyên động mạch. Như với bất kỳ phẫu thuật xâm lấn nào, cần tuân thủ các biện pháp phòng ngừa vô trùng hoàn toàn trong suốt quá trình thực hiện. Cả hai háng phải được làm sạch và lót bằng cách vô trùng thông thường nếu kỹ thuật thay máu được sử dụng.
Ngoài bẹn, cổ cần được chuẩn bị và mặc áo cho phương pháp tiếp cận xuyên động mạch.
Quy trình đặt stent động mạch
Phương pháp thay máu được cho là mang lại tính linh hoạt cao hơn. Tuy nhiên, cấu trúc cung động mạch chủ và sự vôi hóa có thể hạn chế nó. Động mạch đùi chung được tiếp cận qua da bằng cách sử dụng bộ dụng cụ chọc thủng siêu nhỏ và kỹ thuật Seldinger dưới hướng dẫn của siêu âm. Chụp động mạch đùi được khuyến nghị vào thời điểm này để xác định lối vào giải phẫu chính xác vào động mạch đùi chung và xác định sự phù hợp để sử dụng thiết bị đóng tiếp cận mạch máu sau khi hoàn thành thủ thuật. Sau đó, một vỏ bọc 6 Fr được áp dụng trên dây 0,035 inch. Dây được đưa vào cung động mạch chủ một cách cẩn thận. Động mạch cảnh chung được ưu tiên đóng hộp và lập bản đồ bằng cách sử dụng một ống thông đặt góc và chiếu xiên trước bên trái trên hệ thống fluoroscopic. Sau đó, ống thông được đưa vào động mạch cảnh ngoài khi ống dẫn đã được đưa vào động mạch. Một vỏ bọc hình thoi được đưa vào động mạch cảnh chung qua một sợi dây bền hơn. Để xác định vị trí tổn thương, người ta tiến hành chụp động mạch cảnh chuyên biệt từ nhiều góc độ khác nhau. Sau khi xuyên qua tổn thương bằng một sợi dây 0,014 inch, nên đặt một thiết bị bảo vệ tắc mạch. Một quả bóng nhỏ được sử dụng để làm giãn vùng tổn thương trước khi phẫu thuật. Trong suốt quá trình này và sau đó, hãy chú ý đến huyết động của bệnh nhân. Một stent có kích thước thích hợp được đưa vào sau khi nong rộng trước. Nếu có tình trạng hẹp còn lại nghiêm trọng (hơn 35%) sau khi đặt stent, có thể sử dụng phương pháp nong mạch bằng bóng để điều chỉnh nó. Nếu kết quả thuận lợi sẽ tiến hành chụp động mạch cảnh và mạch não xong, tiến hành cắt bỏ ống thông và vỏ bọc. Vị trí cắt động mạch ở động mạch đùi chung sau đó được đóng lại bằng dụng cụ đóng.
Đặt stent động mạch cảnh
Phương pháp xuyên động mạch bao gồm phẫu thuật bộc lộ động mạch cảnh chung ở gốc cổ. Ngoài các mốc giải phẫu điển hình, siêu âm hai mặt có thể được sử dụng để thiết kế đường mổ trong suốt quá trình của động mạch cảnh chung. Đốt điện Bovie được sử dụng để tiến hành bóc tách qua các mô dưới da. Các Platysma được tách ra và xác định. Động mạch cảnh chung sau đó được phát hiện và bóc tách theo chu vi. Động mạch sau đó được bao bọc trong một vòng mạch máu hoặc băng rốn. Các phần gần và xa của động mạch cảnh chung cũng bị rách. Động mạch cảnh chung có thể được tiếp cận trực tiếp bằng cách sử dụng một bộ dụng cụ chọc thủng siêu nhỏ, và chụp động mạch được thực hiện. Phần động mạch của thiết bị đảo ngược dòng chảy sau đó được đưa qua dây dẫn trong động mạch cảnh chung. Thông thường, tĩnh mạch đùi được chọc thủng bằng cách sử dụng một bộ dụng cụ chọc thủng siêu nhỏ dưới sự giám sát của siêu âm, và một dây dẫn 0,035 sau đó được đưa vào tĩnh mạch đùi, tiếp theo là cấy vào vỏ bọc tĩnh mạch của hệ thống đảo chiều dòng chảy. Sau đó, vỏ bọc tĩnh mạch được kết nối với vỏ bọc động mạch, dẫn đến dòng chảy ngược lại. Sau đó tiến hành nhiều hình chiếu chụp động mạch cảnh. Sau khi đi ngang qua tổn thương bằng một ống dẫn hướng, một chiếc kẹp được đặt trên động mạch cảnh chung gần. Để giải quyết tổn thương động mạch cảnh, tiến hành nong và đặt stent trước sau thao tác này. Nong mạch bằng bóng được sử dụng để điều trị chứng hẹp còn sót đáng kể sau khi triển khai đặt stent (thường lớn hơn 35%). Dây và ống thông được rút ra sau khi chụp mạch xong. Động mạch cảnh chung xa được kẹp lại, và đường cắt động mạch được khâu qua trung gian bằng khâu proline. Vết mổ ở cổ đóng thành từng lớp. Bọc tĩnh mạch đùi được rút ra và áp dụng áp lực bằng tay để cầm máu.
Thời gian phục hồi cho đặt stent động mạch cảnh là bao lâu?
Sau khi đặt stent động mạch cảnh, hầu hết mọi người ở lại bệnh viện từ 24 đến 48 giờ. Nhân viên bệnh viện sẽ theo dõi các dấu hiệu quan trọng của bạn trong thời gian này để đảm bảo rằng bạn vẫn ổn. Kiểm tra siêu âm cũng có thể được thực hiện để đảm bảo rằng động mạch được thông suốt.
Các y tá sẽ theo dõi các dấu hiệu quan trọng của bạn suốt đêm để đảm bảo rằng bạn nhanh chóng hồi phục. Nếu không phát hiện ra vấn đề gì trong vòng 24 giờ, rất có thể bạn sẽ được xuất viện. Bệnh nhân có thể được theo dõi thêm một hoặc hai ngày trong một số trường hợp.
Phần lớn các ca phục hồi stent động mạch cảnh sẽ diễn ra tại nhà. Hầu hết mọi người nên nghỉ ngơi ít nhất 48 giờ và tránh tham gia vào các hoạt động mạnh.
Trong vài ngày tới, bạn có thể bị đau tại vết thương. Đây là một điều thường xảy ra trong thời gian phục hồi. Để giảm bớt cảm giác khó chịu, bác sĩ có thể kê đơn thuốc giảm đau. Tuy nhiên, nhiều người nhận thấy rằng acetaminophen mang lại sự nhẹ nhõm mà họ mong muốn. Nếu cảm giác khó chịu kéo dài hơn ba ngày, bạn nên đi khám.
Bạn có thể tiếp tục thói quen bình thường của mình sau một đến ba ngày. Bạn vẫn nên tránh xa các hoạt động gắng sức trong khoảng 6 đến 7 ngày, hoặc cho đến khi vết thương lành hẳn. Thay vào đó, hãy đi bộ ngắn để giữ cho tim và hệ tuần hoàn trong tình trạng tốt. Sau một tuần hồi phục, bạn nên có khả năng tập thể dục nhiều hơn.
Rủi ro Đặt stent động mạch vành
- Không ổn định huyết động. các thụ thể baroreceptor trong bầu cảnh điều hòa các chức năng giao cảm và phó giao cảm. Với phương pháp nong mạch và đặt stent, các thụ thể này bị kéo căng / nén lại, gây ức chế hoạt động giao cảm và tăng trương lực phó giao cảm phế vị, dẫn đến rối loạn tim mạch. Mặc dù nhịp tim chậm và hạ huyết áp có thể xảy ra ở 5 đến 10 phần trăm bệnh nhân, các bước tiền xử lý thường quy như tránh dùng thuốc chẹn beta gần với thời gian can thiệp và kê đơn atropine với mức nhịp tim thấp (dưới 60 nhịp mỗi phút) có thể giúp giảm thiểu huyết động đáng kể. những thay đổi. Mặc dù phần lớn những thay đổi này là thoáng qua và có thể không cần điều trị lâu dài, một số người có thể được điều trị bằng thuốc vận mạch ngắn hạn. Các bác sĩ chọn dopamine IV vì nó là một thuốc vận mạch có đặc tính co bóp, giúp tăng cường lưu lượng máu ở thận và gan - splanchnic và làm tăng cung lượng tim nhiều hơn norepinephrine.
- Tổn thương mạch máu do Iatrogenic. Co thắt mạch thường lành tính, tồn tại trong thời gian ngắn và chỉ đáng chú ý trong 12-15% trường hợp do tổn thương mạch máu. Mặt khác, bóc tách mạch máu, huyết khối, hoặc thủng, nguy hiểm hơn và có thể được coi như là một nidus cho huyết khối; Tuy nhiên, chúng ít thường xuyên hơn.
- Hẹp động mạch cảnh ngoài. nó có thể xảy ra do sự thẳng và giãn của ICA gây ra bởi việc đặt stent, tuy nhiên, nó được coi là không quan trọng về mặt lâm sàng.
- Thiết bị bị trục trặc. Lỗi thiết bị là không phổ biến, xảy ra trong ít hơn 1% trường hợp và có thể bao gồm di chuyển, xoắn hoặc gãy stent, có thể dẫn đến co thắt mạch và tái hẹp mạch máu.
- Tái tạo stent hoặc huyết khối. Hẹp hoặc huyết khối của stent có thể dẫn đến giảm tưới máu và thuyên tắc huyết khối.saunong mạch và đặt stent của can thiệp mạch máu. Chất nền ngoại bào và cơ trơn mạch máu thường bị ảnh hưởng, dẫn đến mở rộng lớp thành mạch nội tạng. Tăng sản nội mạc quá mức có thể hạn chế lưu lượng máu qua màng đệm, dẫn đến tái hẹp trong stent. Chiều dài stent lớn hơn, bán kính stent, sự tham gia của nhiều mạch, bóc tách bên dưới còn sót lại cũng như vị trí kém vào thành mạch, tuổi cao, giới tính nữ, tăng huyết áp, sử dụng thuốc lá trước đó hoặc tích cực, bệnh tiểu đường không phụ thuộc insulin, cholesterol huyết thanh cao, và hẹp động mạch cảnh bên mức độ cao hơn nằm trong số các yếu tố kỹ thuật và nhân khẩu học có liên quan đến điều này. Một thử nghiệm ngẫu nhiên gần đây cho thấy việc sử dụng cilostazol để ngăn ngừa hẹp động mạch cảnh trong stent đã có kết quả đáng khích lệ.
- Hội chứng tăng tưới máu não. những người bị suy giảm khả năng đáp ứng vận mạch ở thời điểm ban đầu và thời điểm tiền phẫu thuật, cũng như tăng huyết áp và hẹp động mạch cảnh hai bên bị tắc nghẽn hoặc nghiêm trọng, có nguy cơ cao bị xuất huyết nội sọ sau phẫu thuật. Những bệnh nhân có nguy cơ cao nhất bị hội chứng tăng tưới máu não có thể được xác định bằng xét nghiệm trước khi làm thủ thuật để xác định sự hiện diện của mạch máu não dự trữ bị tổn thương. Doppler xuyên sọ với phép đo vận tốc dòng chảy trung bình của động mạch não giữa trước và sau khi tái thông mạch máu có thể được sử dụng để chuẩn độ huyết áp sau phẫu thuật.
- Nhồi máu cơ tim. Nhồi máu cơ tim được ước tính chiếm 2-4% tổng số nhồi máu cơ tim. Ngoài cảm giác khó chịu ở ngực hoặc bằng chứng điện tâm đồ của thiếu máu cục bộ, nhồi máu cơ tim được đặc trưng bởi sự tăng gấp đôi giới hạn trên của giới hạn bình thường của creatine kinase MB hoặc troponin. Mất cân bằng huyết động trong quá trình nong mạch / đặt stent được cho là nguyên nhân chính gây thiếu máu cơ tim.
- Các vấn đề về truy cập trang web. Các tổn thương tiếp cận qua đường mổ là những hậu quả phổ biến nhất. Đau là vấn đề phổ biến nhất, nhưng nhiễm trùng, phình động mạch giả hoặc rò động mạch, tụ máu tại chỗ thủng và xuất huyết sau phúc mạc cần truyền máu thì ít gặp hơn. Tiếp cận động mạch xuyên não để điều trị nội mạch thần kinh, chẳng hạn như đặt stent động mạch cảnh, đang trở nên phổ biến hơn và nó có thể an toàn hơn so với tiếp cận qua đường máu.
Ý nghĩa lâm sàng
CAS và CEA đã được so sánh ở cả bệnh nhân có triệu chứng và không có triệu chứng trong một số nghiên cứu. CEA có xu hướng làm tăng nguy cơ thiếu máu cục bộ cơ tim, trong khi CAS dường như làm tăng nguy cơ tai biến mạch máu não (CVA). Sau hai năm, tỷ lệ tái hẹp dường như có thể so sánh giữa CEA và CAS. Bệnh nhân từ 70 tuổi trở lên, cũng như những người có gánh nặng tổn thương chất trắng đáng kể khi quét não, dường như có kết quả tồi tệ hơn với kỹ thuật CAS. Do đó, việc lựa chọn bệnh nhân là rất quan trọng trong CAS. Trong trường hợp có cung động mạch chủ, phương pháp tiếp cận qua động mạch chủ của CAS có thể làm giảm nguy cơ thuyên tắc mạch. Trong các nghiên cứu đang diễn ra, nhiều kinh nghiệm hơn về phương pháp này đang được thu thập. Chi phí nằm viện và dài hạn liên quan đến CEA và CAS có vẻ giống hệt nhau.
Định hướng tương lai đặt stent mạch vành
Đặt stent động mạch cảnh, mặc dù là một phương pháp đã được thiết lập tốt với kết quả tuyệt vời khi được thực hiện bởi các bác sĩ có kinh nghiệm ở các trung tâm có khối lượng lớn, nhưng vẫn đang gặp khó khăn để được khoa học chấp nhận. Sự khác biệt không thể phủ nhận về kết quả giữa hai kỹ thuật được thể hiện trong các nghiên cứu lâm sàng ngẫu nhiên đã làm giảm sự nhiệt tình ban đầu đối với CAS như một chất thay thế khả thi và ít xâm lấn hơn cho CEA. Yêu cầu chuyên môn nội mạch không đầy đủ, có thể góp phần làm tăng tỷ lệ biến cố do không đủ khả năng kỹ thuật và lựa chọn bệnh nhân kém, đã được xác định là nguyên nhân chính dẫn đến kết quả CAS không thuận lợi. Mặc dù thực tế là các đăng ký đa trung tâm chất lượng cao và trải nghiệm đơn trung tâm khối lượng lớn đã nhiều lần chỉ ra kết quả CAS thuận lợi, cộng đồng nhà thần kinh học đã không cho rằng dữ liệu đủ để kê đơn CAS. Hơn nữa, phẫu thuật chỉ được tài trợ trong các quy trình nghiên cứu ở một số quốc gia, bao gồm cả Hoa Kỳ. Trong những năm gần đây, số ca phẫu thuật được thực hiện vẫn ổn định, nếu không muốn nói là giảm, trong khi đầu tư của doanh nghiệp cho nghiên cứu, phát triển và nghiên cứu lâm sàng giảm mạnh. Thật không may, dự kiến sẽ có rất ít dữ liệu ngẫu nhiên mới so sánh CAS với CEA trong những năm tới. Chỉ khi các công nghệ hứa hẹn được mô tả có cơ hội được thử nghiệm trong các nghiên cứu lâm sàng được hỗ trợ thích hợp, đòi hỏi sự tài trợ đáng kể từ các tổ chức công nghiệp, tư nhân hoặc công, thì chúng mới có thể đảo ngược xu hướng bất lợi hiện nay đối với CAS.
Kết luận
CAS đã phát triển đáng kể trong hai thập kỷ qua, nhưng nó vẫn tiếp tục là chủ đề của các cuộc thảo luận và xem xét kỹ lưỡng. Các nghiên cứu lớn được thực hiện trong thập kỷ qua đã chứng minh rằng CAS có thể cung cấp một lựa chọn an toàn và lâu dài để tái thông mạch máu của chứng hẹp động mạch cảnh khi được thực hiện bởi những người điều hành đã được đào tạo. Một số người cho rằng CAS hiện là tiêu chuẩn điều trị cho một số bệnh nhân có nguy cơ cao. Mặc dù kết quả đạt được của CAS có thể so sánh với kết quả của CEA, nhiều cải thiện hơn, đặc biệt là giảm tỷ lệ đột quỵ sau phẫu thuật, có thể sẽ được yêu cầu trước khi phương pháp điều trị có thể được coi là tương đương hoặc tiêu chuẩn chăm sóc cho tất cả bệnh nhân. Trong tương lai, sẽ cần thêm dữ liệu, bao gồm cả so sánh với liệu pháp y tế tốt nhất, đặc biệt là ở những người không có triệu chứng. Theo quan điểm của những cải tiến to lớn trong liệu pháp y tế tốt nhất trong vài thập kỷ qua, công trình này sẽ giúp xác định hoàn toàn vai trò của CAS.