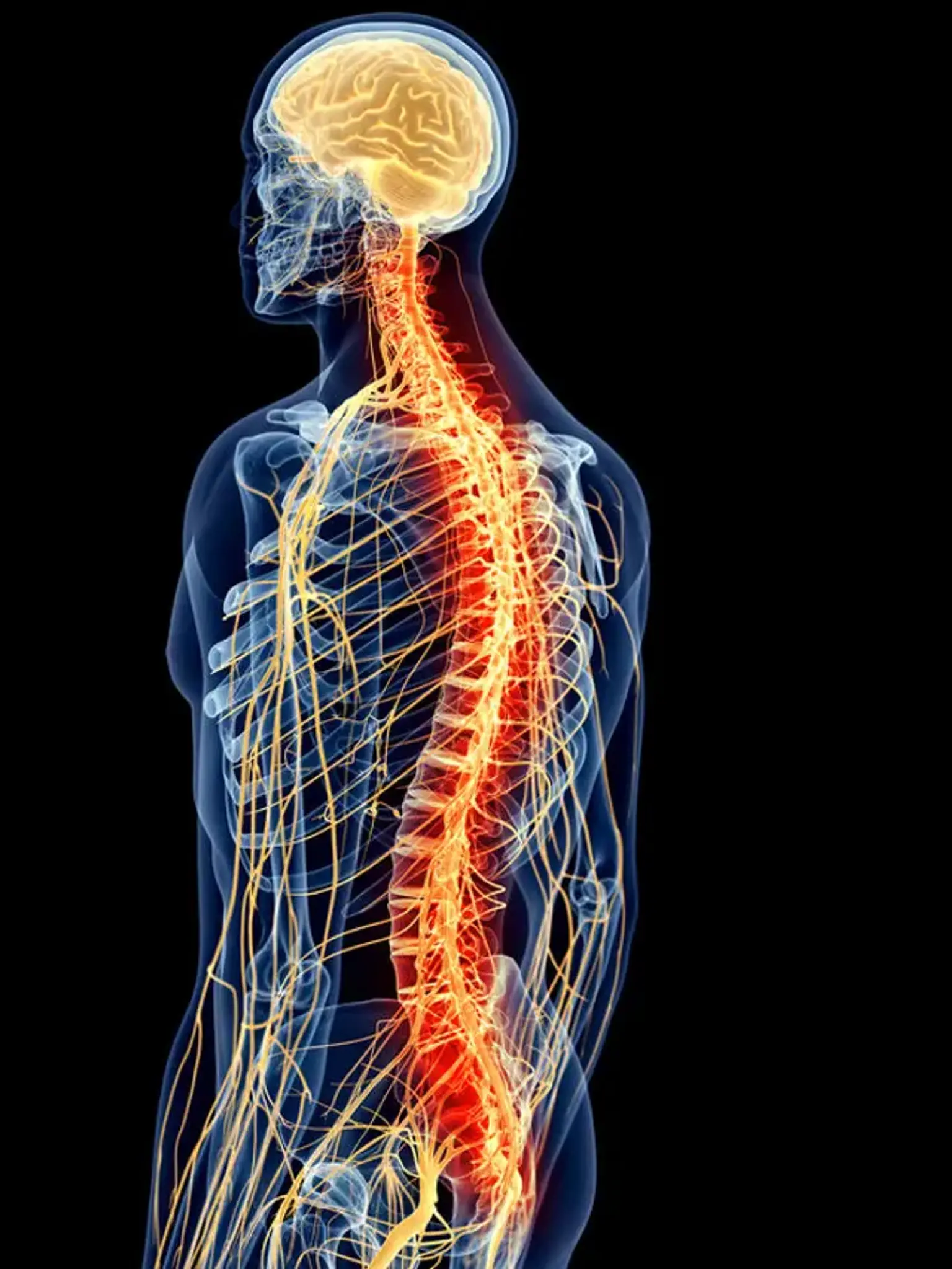
Bệnh hệ thần kinh trung ương
Tổng quan
Bệnh thần kinh trung ương là một phổ rộng của các rối loạn trong đó não không hoạt động bình thường, hạn chế sức khỏe và khả năng hoạt động. Vấn đề có thể là một bệnh chuyển hóa di truyền, kết quả của nhiễm trùng, tình trạng thoái hóa, đột quỵ, khối u não hoặc một vấn đề khác, hoặc nó có thể là kết quả của không rõ hoặc nhiều lý do. Bệnh Parkinson, loạn trương lực cơ và run vô căn đều là những bệnh về hệ thần kinh trung ương.
Tất cả đều chia sẻ sự mất mát của các mạch hệ thống thần kinh đầy đủ, nguyên vẹn điều phối các quá trình đa dạng như hình thành trí nhớ (trong bệnh Alzheimer) hoặc vận động tự chủ (trong các rối loạn vận động). Mặc dù hầu hết các vấn đề trong danh mục này không thể được chữa lành hoàn toàn, nhưng các triệu chứng của bệnh hệ thần kinh trung ương thường có thể được điều trị bằng nhiều liệu pháp khác nhau, từ liệu pháp y học đến phẫu thuật.
Hệ thống thần kinh là gì?
Hệ thống thần kinh được tạo thành từ não, tủy sống và dây thần kinh. Chúng chi phối tất cả các chức năng của cơ thể khi chúng hành động cùng nhau. Khi một phần hệ thống thần kinh của bạn gặp trục trặc, bạn có thể gặp khó khăn trong việc di chuyển, nói, ăn, thở hoặc học tập. Bạn cũng có thể gặp vấn đề với trí nhớ, nhận thức hoặc cảm xúc của mình.
Hệ thống thần kinh là một cơ chế phức tạp và phức tạp chi phối và tổ chức các quá trình sinh lý. Nó được chia thành hai phần chính, như sau:
- Hệ thống thần kinh trung ương. Điều này bao gồm não và tủy sống.
- Hệ thần kinh ngoại biên. Điều này bao gồm tất cả các yếu tố thần kinh khác, bao gồm các dây thần kinh ngoại biên và các dây thần kinh thực vật.
Hệ thống thần kinh dễ bị rối loạn khác nhau. Nó có thể bị hỏng bởi:
- Chấn thương
- Nhiễm trùng
- Sự thoái hóa
- Khiếm khuyết cấu trúc
- Khối u
- Gián đoạn lưu lượng máu
- Rối loạn tự miễn dịch
Triệu chứng rối loạn hệ thần kinh
Đây là những dấu hiệu và triệu chứng chung phổ biến nhất của rối loạn hệ thần kinh. Nhưng mỗi người có thể có các triệu chứng hơi khác nhau. Các triệu chứng có thể bao gồm:
- Đau đầu dai dẳng hoặc đột ngột
- Đau đầu thay đổi hoặc khác biệt
- Mất cảm giác hoặc ngứa ran
- Yếu hoặc mất sức mạnh cơ bắp
- Mất thị lực hoặc nhìn đôi
- Mất trí nhớ
- Suy giảm khả năng tinh thần
- Thiếu sự phối hợp
- Độ cứng cơ bắp
- Run và co giật
- Đau lưng lan xuống đến bàn chân, ngón chân hoặc các bộ phận khác của cơ thể
- Mất cơ và nói lắp
- Khiếm khuyết ngôn ngữ mới (biểu hiện hoặc hiểu)
Bệnh Alzheimer là gì?
Loại sa sút trí tuệ không thể phục hồi thường gặp nhất là bệnh Alzheimer (mất dần trí nhớ, trí tuệ, suy nghĩ hợp lý và kỹ năng xã hội). Bệnh Alzheimer ảnh hưởng đến khoảng 7 trong số 10 người mắc chứng mất trí nhớ. Mặc dù bệnh Alzheimer ảnh hưởng đến tối đa cứ mười người Úc trên 65 tuổi thì có một người và cứ mười người Úc trên 85 tuổi thì có một người thì có một người, nhưng nó không phải là một phần tự nhiên của quá trình lão hóa.
Hàng triệu tế bào não (tế bào thần kinh) tổ chức cách bộ não lưu giữ ký ức, phát triển thói quen và tạo ra tính cách của chúng ta. Tín hiệu được mang dọc theo các khớp thần kinh giữa các tế bào não bởi các chất được gọi là chất dẫn truyền thần kinh. Bệnh Alzheimer làm gián đoạn trí nhớ, suy giảm suy nghĩ và gây ra những thay đổi hành vi theo thời gian thông qua việc ảnh hưởng đến các tế bào và chất này. Bệnh nhân Alzheimer cuối cùng cần được chăm sóc và hỗ trợ lâu dài.
Có 2 loại bệnh Alzheimer chính:
- Loại phổ biến nhất của bệnh Alzheimer là Bệnh Alzheimer's lẻ tẻ, thường phát triển sau tuổi 65. Nguyên nhân của nó không hoàn toàn được biết đến.
- Bệnh Alzheimer's gia đình (còn được gọi là Alzheimer 'di truyền') là do một rối loạn di truyền tương đối hiếm gặp mà đỉnh điểm là chứng mất trí nhớ, phổ biến nhất là ở những người ở độ tuổi 40 và 50. Đây được gọi là sa sút trí tuệ khởi phát trẻ hơn.
Các triệu chứng của bệnh Alzheimer là gì?
Bệnh Alzheimer có thể khó phát hiện ở giai đoạn đầu. Mất trí nhớ và khó khăn trong việc tìm kiếm các cụm từ chính xác cho các công việc thường ngày là những triệu chứng cảnh báo sớm phổ biến. Tuy nhiên, nhiều người có vấn đề về trí nhớ nhưng không mắc bệnh Alzheimer, do đó, điều quan trọng là phải gặp bác sĩ để xác định nguồn gốc thực tế của các vấn đề về trí nhớ.
Các triệu chứng phổ biến khác của bệnh Alzheimer bao gồm:
- sự mơ hồ trong cuộc trò chuyện hàng ngày
- thiếu nhiệt tình với các hoạt động bạn từng yêu thích
- mất nhiều thời gian hơn để thực hiện các công việc thường xuyên
- quên những người hoặc địa điểm nổi tiếng
- khó xử lý câu hỏi và hướng dẫn
- sự suy giảm các kỹ năng xã hội
- cảm xúc không thể đoán trước
Bệnh Alzheimer đôi khi được phân thành 3 giai đoạn, dựa trên mức độ nghiêm trọng của các triệu chứng:
- Bệnh Alzheimer nhẹ: các dấu hiệu sớm của chứng mất trí nhớ, thường không cần hỗ trợ thêm.
- Bệnh Alzheimer's vừa: các triệu chứng rất khó đối phó và có thể cần phải hỗ trợ.
- Bệnh Alzheimer's nặng: có thể cần chăm sóc liên tục trong tất cả các hoạt động hàng ngày.
Tùy thuộc vào phần nào của não bị ảnh hưởng, các triệu chứng sẽ tiến hành khác nhau ở những người khác nhau. Các triệu chứng của một người cũng có thể thay đổi từ ngày này sang ngày khác và trở nên tồi tệ hơn do căng thẳng, bệnh tật hoặc kiệt sức.
Nguyên nhân gây ra bệnh Alzheimer?
Trong hầu hết các trường hợp, các nhà khoa học vẫn chưa biết nguyên nhân gây ra các mảng bám, rối và những thay đổi phân tử khác liên quan đến bệnh Alzheimer lẻ tẻ. Ảnh hưởng của môi trường, bất thường hóa học và hệ thống miễn dịch của chính cơ thể là một trong những nguyên nhân bị nghi ngờ.
Bệnh Alzheimer có xu hướng tấn công lớp ngoài cùng của não trước tiên, có liên quan đến việc học tập và trí nhớ ngắn hạn. Các chức năng khác bị suy giảm khi bệnh lây lan sâu hơn vào não và các triệu chứng trở nên tồi tệ hơn.
Đột biến ở ba gen đã được tiết lộ để thúc đẩy việc tạo ra các mảng amyloid gây hại cho não ở những người mắc bệnh Alzheimer gia đình. Các 'gen yếu tố nguy cơ' khác có thể tăng cường cơ hội phát triển bệnh Alzheimer của một người sớm hơn trong cuộc sống.
Bệnh Alzheimer được chẩn đoán như thế nào?
Thật không may, không có xét nghiệm duy nhất nào có thể xác nhận bệnh Alzheimer. Chẩn đoán đến sau khi đánh giá cẩn thận. Điều này có thể liên quan đến:
- một tiền sử y tế chi tiết
- một cuộc kiểm tra thể chất và thần kinh hoàn chỉnh
- xét nghiệm để kiểm tra chức năng trí tuệ
- đánh giá tâm thần
- xét nghiệm tâm thần kinh
- xét nghiệm nước tiểu và máu
- hình ảnh y tế, chẳng hạn như chụp MRI để đánh giá sự co lại của não
Sau khi các giải thích có thể xảy ra khác về các triệu chứng (chẳng hạn như sa sút trí tuệ mạch máu, bất cập dinh dưỡng hoặc trầm cảm) đã được loại trừ, có thể đưa ra chẩn đoán lâm sàng về bệnh Alzheimer.
Chẩn đoán sớm cho phép bác sĩ xác định xem có nguồn triệu chứng nào khác của bạn có thể chữa được hay không. Nếu nghi ngờ bệnh Alzheimer, bạn có thể bắt đầu xem xét liệu pháp y tế và các trợ giúp khác để giúp giảm quá trình thoái hóa.
Bệnh Alzheimer được điều trị như thế nào?
Mặc dù không có cách chữa trị, nhiều liệu pháp có thể làm giảm bớt các triệu chứng trong một khoảng thời gian ngắn. Nhiều người mắc bệnh Alzheimer's học cách kiểm soát các triệu chứng và nâng cao chất lượng cuộc sống của họ.
- Thuốc men
Phương pháp điều trị cholinergic, một nhóm thuốc, có thể tạm thời làm giảm các triệu chứng nhận thức của bệnh Alzheimer từ nhẹ đến trung bình. Những chức năng này bằng cách thúc đẩy lượng acetylcholine trong não, hỗ trợ trong việc phục hồi giao tiếp giữa các tế bào não.
Các loại thuốc khác hỗ trợ điều trị các vấn đề về hành vi như mất ngủ, kích động, lo lắng và trầm cảm. Những liệu pháp này không trực tiếp điều trị bệnh Alzheimer, nhưng chúng có thể giúp cải thiện chất lượng cuộc sống.
- Thay đổi lối sống
Một người mắc bệnh Alzheimer nên cố gắng duy trì liên lạc xã hội bình thường với bạn bè và gia đình càng nhiều càng tốt, cũng như tập thể dục thường xuyên và tham gia vào các hoạt động kích thích não bộ. Nếu bạn lo lắng về sự an toàn của mình (ví dụ: khả năng lái xe của bạn), hãy nhận lời khuyên từ bác sĩ.
- Các biện pháp can thiệp khác
Những thay đổi về cảm xúc và hành vi liên quan đến bệnh Alzheimer có thể khó quản lý. Khó chịu, lo lắng, buồn bã, bồn chồn, khó ngủ và những thách thức khác có thể trở nên phổ biến hơn. Điều trị nguyên nhân cơ bản của những thay đổi này có thể có lợi. Một số có thể là tác dụng phụ của thuốc, khó chịu do các bệnh y tế khác, hoặc các vấn đề về thính giác hoặc thị lực.
Động kinh là gì?
Động kinh là một rối loạn thần kinh lâu dài đặc trưng bởi các cơn động kinh tái phát. Người ta ước tính rằng khoảng ba trong số mỗi trăm người Úc bị ảnh hưởng. Chỉ có một cơn co giật không được coi là động kinh; gần một nửa số người bị co giật không bao giờ trải qua một cơn động kinh khác. Co giật cũng có thể được gây ra bởi các rối loạn khác như sốt, tiểu đường, bệnh tim và cai rượu.
Động kinh không phải là một rối loạn duy nhất; đúng hơn, nó đề cập đến một nhóm các điều kiện có thể tạo ra co giật. Nếu bạn thấy ai đó bị co giật, hãy đến thăm các dụng cụ sơ cứu co giật của Epilepsy Action Australia. Co giật thường kéo dài từ một đến ba phút.
Các triệu chứng của bệnh động kinh là gì?
Co giật là một dấu hiệu của bệnh động kinh. Đây là những cơn hoạt động điện bị xáo trộn trong não, và mức độ nghiêm trọng của chúng rất khác nhau tùy thuộc vào phần não bị ảnh hưởng. Co giật có thể dẫn đến các triệu chứng như mất ý thức, cử động giật đặc biệt (co giật) và các cảm giác, cảm giác và hành vi kỳ lạ khác.
Động kinh có nhiều hình thức khác nhau. Co giật tổng quát tác động đến toàn bộ não và kết quả là toàn bộ cơ thể. Chỉ một phần của não có liên quan đến co giật khu trú.
- Cơn co gồng-co giật toàn thể (Generalised tonic-clonic seizures)
Những hình thức co giật này, từng được gọi là "co giật lớn", là được biết đến nhiều nhất. Cơn động kinh bắt đầu bằng việc mất ý thức đột ngột, sau đó cơ thể cứng lại, sau đó là co giật cơ bắp. Các triệu chứng thường gặp bao gồm trở nên đỏ thẫm hoặc xanh, cắn lưỡi và mất kiểm soát bàng quang. Khi bạn phục hồi ý thức, bạn có thể bị nhầm lẫn, buồn ngủ, mất trí nhớ , đau đầu và kích động.
Những cơn động kinh này, từng được gọi là 'cơn co giật toàn thể', thường bắt đầu từ thời thơ ấu nhưng có thể xảy ra ở người lớn. Những cơn động kinh này ngắn và đặc trưng bởi nhìn chằm chằm, thiếu biểu cảm, không phản ứng và ngừng hoạt động. Thỉnh thoảng quan sát thấy chuyển động chớp mắt hoặc hướng mắt lên trên. Cá nhân thường hồi phục nhanh chóng và tiếp tục hoạt động trước đây của họ, không nhớ gì về vụ việc.
- Co giật khu trú
Trước đây được gọi là "co giật một phần", chúng bắt đầu ở một khu vực của não và ảnh hưởng đến các khu vực của cơ thể được kiểm soát bởi phần đó của não. Co giật có thể gây ra các chuyển động, cảm xúc, cảm giác hoặc hành vi bất thường. Trong các cơn động kinh khu trú, mức độ nhận thức của mọi người có thể khác nhau.
- Co giật do sốt
Co giật do sốt là những cơn co giật thường xuyên ảnh hưởng đến khoảng một trong số 100 trẻ em khỏe mạnh dưới sáu tuổi. Co giật thường vô hại và có liên quan đến bệnh gây sốt, chẳng hạn như nhiễm vi-rút.
Nếu cần thiết, điều trị bao gồm điều trị co giật cũng như nguyên nhân cơ bản của sốt. Trẻ em bị co giật do sốt có xác suất phát triển bệnh động kinh giống như dân số nói chung trong trường hợp không có bất kỳ yếu tố nguy cơ nào của bệnh động kinh.
Nguyên nhân gây ra bệnh động kinh?
Trong một nửa số trường hợp, nguyên nhân của bệnh động kinh vẫn chưa được biết. Chúng ta đã biết rằng di truyền (lịch sử gia đình) có tác động đáng kể. Động kinh hoặc động kinh cũng có thể được gây ra bởi bất cứ điều gì gây tổn thương não, chẳng hạn như:
- Chấn thương đầu hoặc chấn thương
- Đột quỵ hoặc xuất huyết não
- Nhiễm trùng não hoặc viêm, chẳng hạn như trong viêm màng não, viêm não hoặc áp xe não
- Dị tật não hoặc khối u
- Bệnh não, chẳng hạn như bệnh Alzheimer
- Sử dụng rượu hoặc ma túy mạn tính
- Yếu tố di truyền
- Lượng đường trong máu cao hoặc thấp và mất cân bằng sinh hóa khác
Tuy nhiên, co giật có thể không phát triển trong nhiều năm sau khi tổn thương não xảy ra.
Khi nào tôi nên đi khám bác sĩ?
Luôn luôn đi khám bác sĩ nếu:
- đây là cơn động kinh đầu tiên của bạn
- bạn bị co giật nhiều lần
- bạn bị co giật thường xuyên hơn bình thường
- bạn không chắc mình có bị co giật hay không
Nếu bạn đã bị thương, đang mang thai hoặc mắc bệnh tiểu đường, bạn nên tìm kiếm sự trợ giúp y tế sau khi bị co giật.
Bệnh động kinh được chẩn đoán như thế nào?
Tiền sử co giật của bạn được sử dụng để chẩn đoán động kinh. Bác sĩ sẽ hỏi bạn những gì bạn nhớ lại và nếu bạn có bất kỳ triệu chứng nào trước khi bị co giật, chẳng hạn như cảm thấy buồn cười hoặc có bất kỳ tín hiệu cảnh báo nào. Có thể có lợi khi nói chuyện với bất kỳ ai đã quan sát cơn động kinh của bạn và hỏi họ chính xác những gì họ đã thấy, đặc biệt nếu bạn không thể nhớ lại cơn động kinh.
Bác sĩ cũng có thể thực hiện các xét nghiệm như xét nghiệm máu, điện não đồ (EEG) và chụp não như chụp CT hoặc MRI.
Một người có thể bị động kinh ngay cả khi điện não đồ và chụp CT não của họ là bình thường; tuy nhiên, kết quả bất thường có thể hỗ trợ phân loại loại động kinh có liên quan. Nếu con bạn hoặc ai đó bạn biết bị co giật, việc ghi lại nó trên điện thoại của bạn có thể có lợi. Điều này có thể hỗ trợ bác sĩ của bạn trong việc chẩn đoán chính xác hơn.
Bệnh động kinh được điều trị như thế nào?
Hầu hết những người bị động kinh có thể kiểm soát cơn động kinh của họ bằng cách dùng thuốc chống động kinh và tránh các tác nhân gây bệnh. Loại thuốc chống động kinh bạn cần được xác định bởi các yếu tố như tuổi tác của bạn và loại co giật bạn đang trải qua. Nhiều loại thuốc chống động kinh cần xét nghiệm máu để đảm bảo rằng nồng độ trong máu của bạn không quá thấp hoặc quá cao và không tạo ra các vấn đề y tế khác.
Một số phương pháp điều trị mới đang được khám phá. Chúng bao gồm:
- Phẫu thuật vùng não gây co giật
- Kích thích dây thần kinh phế vị - các dây thần kinh ở cổ được kích thích bởi một thiết bị đặt dưới da
- Một chế độ ăn uống được giám sát y tế nghiêm ngặt được sử dụng ở một số trẻ em bị động kinh, được gọi là chế độ ăn ketogen
- Cần sa dùng trong y tế, đã được chứng minh trong một số nghiên cứu để giúp mọi người kiểm soát cơn động kinh. Bạn có thể đọc thêm về cần sa dùng trong y tế và động kinh trên trang web của Epilepsy Action Australia
Tùy thuộc vào nguyên nhân cơ bản của bệnh động kinh của bạn, bạn có thể yêu cầu một liệu pháp khác nhau. Ghi nhật ký co giật có thể giúp bạn theo dõi mức độ hiệu quả của bệnh động kinh đang được điều trị và khám phá các tác nhân gây bệnh của bạn. Bác sĩ của bạn cũng có thể hỗ trợ bạn trong việc phát triển một kế hoạch quản lý bệnh động kinh mà bạn có thể chia sẻ với các trường học, chủ lao động và các chuyên gia y tế.
Điều quan trọng là phải cộng tác với bác sĩ của bạn để có được sự kiểm soát co giật tốt nhất. Tham khảo ý kiến bác sĩ để xác định xem bạn có an toàn khi lái xe hoặc tham gia vào các hoạt động có nguy cơ cao khác như vận hành máy móc hạng nặng hay không. Hầu hết mọi người sẽ có thể tiếp tục lái xe sau 6 tháng lái xe không bị co giật, tùy thuộc vào loại động kinh mà họ mắc phải.
Bệnh đa xơ cứng (MS) là gì?
Bệnh đa xơ cứng (MS) là một bệnh thoái hóa của hệ thống thần kinh trung ương. Nó ảnh hưởng đến khoảng 25000 người Úc và thường xuyên hơn ở phụ nữ gấp ba lần so với nam giới.
MS chỉ ra rằng lớp bảo vệ (được gọi là myelin) bảo vệ các sợi thần kinh trong não và tủy sống đã bị tổn thương. Sẹo, hoặc tổn thương, hình thành trong hệ thống thần kinh là kết quả của chấn thương này, ngăn chặn các dây thần kinh truyền đầy đủ các xung khắp cơ thể. Cơ hội bị MS của một người được tăng lên nếu họ có người thân mắc bệnh.
Nguyên nhân của MS vẫn chưa được biết, mặc dù các ý tưởng bao gồm rằng đó là một bệnh tự miễn, rằng nó được gây ra bởi các yếu tố di truyền hoặc môi trường (nó phổ biến hơn khi bạn sống ở xa đường xích đạo) và nó được gây ra bởi một loại virus. Hiện tại vẫn chưa có cách chữa trị MS nào được biết đến, mặc dù có những lựa chọn thay thế trị liệu MS ảnh hưởng đến nhiều người khác nhau theo những cách khác nhau và liệu pháp thường bao gồm quản lý triệu chứng.
Các loại bệnh đa xơ cứng khác nhau là gì?
- Bệnh MS tái phát-thuyên giảm (RRMS):
Đây là loại MS phổ biến nhất, và khoảng ba trong số bốn bệnh nhân bị MS bắt đầu với giai đoạn tái phát-thuyên giảm.
Với RRMS, các triệu chứng mới phát sinh hoặc các triệu chứng hiện tại trở nên tồi tệ hơn trong nhiều ngày, vài tuần hoặc thậm chí vài tháng, sau đó là phục hồi một phần hoặc toàn bộ, sau đó là tái phát khác. Sự tái phát của một số người trở nên tồi tệ hơn, và khuyết tật của họ vẫn còn. Sức khỏe của họ xấu đi dần dần. Điều này được gọi là MS lũy tiến thứ cấp.
- MS tiến triển nguyên phát (PPMS)
PPMS ảnh hưởng đến một hoặc hai trong số mười bệnh nhân bị MS. Những bệnh nhân này thường nhận thấy rằng các triệu chứng của họ xấu đi dần dần theo thời gian, không có các đợt rõ rệt.
- MS tiến triển thứ phát (SPMS)
Phần lớn bệnh nhân bị RRMS cuối cùng sẽ phát triển SPMS. Tình trạng khuyết tật thường trở nên tồi tệ hơn đều đặn ở dạng này, bất kể tái phát.
Các triệu chứng của bệnh đa xơ cứng là gì?
MS thường bắt đầu với các triệu chứng nhỏ có thể hoặc không thể xấu đi theo thời gian. Các triệu chứng khác nhau tùy thuộc vào khu vực nào của hệ thống thần kinh trung ương bị tổn thương và mức độ thiệt hại.
Các triệu chứng phổ biến nhất là:
- Các vấn đề với việc kiểm soát cơ thể - như co thắt cơ bắp, yếu đuối, mất phối hợp và giữ thăng bằng
- Mệt mỏi và nhạy cảm với nhiệt
- Các vấn đề triệu chứng thần kinh khác - bao gồm chóng mặt, cảm giác châm chích và ngứa ran, chóng mặt, đau thần kinh và các vấn đề về thị lực
- Các vấn đề về tiểu tiện - bao gồm tiểu không tự chủ bàng quang và táo bón
- Những thay đổi trong trí nhớ, trong sự tập trung, trong lý luận, trong cảm xúc hoặc trong tâm trạng (chẳng hạn như trầm cảm)
Các triệu chứng của MS rất khác nhau ở mỗi người. Họ cũng có thể đến và đi trong bất kỳ một người nào. MS là không thể đoán trước.
Bệnh đa xơ cứng được chẩn đoán như thế nào?
MRI để xác định các tổn thương trong hệ thống thần kinh trung ương, kiểm tra thể chất để kiểm tra phản xạ và phản ứng, xét nghiệm máu, chọc dò tủy sống và các hình thức kiểm tra hoạt động thần kinh khác đều có thể được sử dụng để chẩn đoán MS.
Bởi vì không có một xét nghiệm cho MS, nó có thể mất nhiều năm để có được một chẩn đoán. Một người sẽ được chẩn đoán mắc MS nếu có bằng chứng về tổn thương ở các phần khác nhau của hệ thống thần kinh trung ương ở các giai đoạn khác nhau mà không thể giải thích bằng bất cứ điều gì khác ngoài MS.
Bệnh đa xơ cứng được điều trị như thế nào?
Thuốc có thể làm chậm quá trình MS và làm giảm khả năng tái phát. Chúng được gọi là "phương pháp điều trị thay đổi bệnh tật." Các loại thuốc khác được sử dụng để làm giảm bớt các triệu chứng. Thuốc tối ưu cho bạn được xác định bởi loại MS bạn có. Tham khảo ý kiến bác sĩ hoặc các chuyên gia y tế khác, những người chăm sóc cho bạn về kế hoạch điều trị tốt nhất cho tình trạng cụ thể của bạn.
Các loại thuốc điều chỉnh bệnh hoạt động bằng cách hướng sự chú ý của hệ thống miễn dịch vào bệnh. Chúng làm giảm tần suất và cường độ của các cuộc tấn công, dẫn đến giảm thiệt hại cho vỏ myelin. Liệu pháp miễn dịch là một tên gọi khác của các loại thuốc này. Tuy nhiên, những liệu pháp này không chữa khỏi các triệu chứng hiện tại và đôi khi có tác dụng tiêu cực nghiêm trọng. Những loại thuốc này thường được kê toa cho những người bị tái phát-tái sử dụng MS.
Bằng cách giảm viêm và ức chế hệ thống miễn dịch, steroid có thể làm giảm cường độ của một tập MS. Thuốc ức chế miễn dịch (thuốc ức chế hệ thống miễn dịch) đôi khi được sử dụng, đặc biệt là ở những người bị MS tiến triển.
Bệnh Parkinson là gì?
Bệnh Parkinson là một tình trạng hệ thần kinh. Nó được gây ra bởi chấn thương cho các tế bào thần kinh tạo ra dopamine, một chất dẫn truyền thần kinh cần thiết để kiểm soát và di chuyển cơ trơn. Bệnh Parkinson chủ yếu ảnh hưởng đến những người trên 65 tuổi, nhưng nó có thể tấn công ở mọi lứa tuổi.
Các triệu chứng của bệnh Parkinson là gì?
Các triệu chứng chính của bệnh Parkinson là:
- Run xảy ra thường xuyên khi thư giãn hoặc kiệt sức. Nó thường bắt đầu bằng một cánh tay hoặc bàn tay.
- Cứng cơ có thể cản trở khả năng vận động và không thoải mái
- Chuyển động chậm chạp, có thể dẫn đến các các đợt đóng băng (không có khả năng di chuyển) và các bước di chuyển ngắn.
- Vấn đề với tư thế ngồi xổm và thăng bằng
Các triệu chứng của bệnh Parkinson khác nhau ở mỗi người cũng như theo thời gian. Một số người cũng trải nghiệm:
- Mất các cử động vô thức, chẳng hạn như chớp mắt và mỉm cười
- Khó khăn với chữ viết tay
- Những thay đổi đối với lời nói, chẳng hạn như lời nói nhẹ nhàng, nhanh hoặc nói lắp
- Lo lắng hoặc trầm cảm
- Mất khứu giác
- Táo bón
- Thiếu kiểm soát tiết niệu
- Rối loạn giấc ngủ
- Mệt mỏi
- Bất lực
- Giảm huyết áp dẫn đến chóng mặt
- Khó nuốt
- Mồ hôi
Nhiều triệu chứng liên quan đến bệnh Parkinson có thể được gây ra bởi các bệnh khác. Ví dụ, tư khom lưng có thể do loãng xương gây ra. Tuy nhiên, nếu bạn lo lắng về các triệu chứng của mình, bạn nên tham khảo ý kiến bác sĩ.
Nguyên nhân gây ra bệnh Parkinson?
Các bác sĩ vẫn chưa biết nguyên nhân gây ra tình trạng này và chỉ có một tỷ lệ nhỏ các trường hợp được coi là di truyền. Tiếp xúc với độc tố trong môi trường cũng được coi là ảnh hưởng nhỏ.
Khi nào tôi nên đi khám bác sĩ?
Tham khảo ý kiến bác sĩ nếu bạn bị run rẩy, cơ bắp căng cứng, mất thăng bằng hoặc chậm vận động. Họ sẽ giới thiệu bạn với một chuyên gia, chẳng hạn như bác sĩ thần kinh hoặc bác sĩ lão khoa, nếu họ tin rằng bạn mắc bệnh Parkinson.
Bệnh Parkinson được chẩn đoán như thế nào?
Chẩn đoán là một thách thức ở bất kỳ giai đoạn nào của bệnh, nhưng nó có vấn đề hơn trong giai đoạn đầu. Không có một xét nghiệm nào có thể đưa ra chẩn đoán. Các bài kiểm tra thể chất và thần kinh rất có thể sẽ được thực hiện trong suốt thời gian để đo lường những thay đổi về phản xạ, phối hợp, sức mạnh cơ bắp và chức năng tinh thần. Bác sĩ cũng có thể quan sát cách bạn phản ứng với thuốc.
Các nghiên cứu hình ảnh não có thể được yêu cầu để loại trừ các rối loạn khác có thể gây ra các triệu chứng của bạn. Chụp MRI và CT, cũng như có thể các loại máy quét khác, có thể được đưa vào thử nghiệm như vậy. Xét nghiệm máu cũng có thể được thực hiện để loại trừ các bệnh khác.
Bệnh Parkinson được kiểm soát như thế nào?
Liệu pháp của bạn sẽ được các bác sĩ điều chỉnh theo nhu cầu cụ thể của bạn. Bạn sẽ có thể kiểm soát bệnh của mình tốt nhất nếu bạn làm việc với một nhóm bao gồm bác sĩ đa khoa, bác sĩ thần kinh, vật lý trị liệu, nhà trị liệu nghề nghiệp, nhà tâm lý học, y tá chuyên ngành và chuyên gia dinh dưỡng.
Mặc dù không có cách chữa trị bệnh Parkinson, nhưng các triệu chứng có thể được kiểm soát bằng sự kết hợp của các phương pháp điều trị sau đây.
- Thuốc
Thuốc điều trị bệnh Parkinson có nghĩa là để tăng cường lượng dopamine trong não. Chúng có thể được dùng dưới dạng thuốc viên, thuốc tiêm hoặc ống trực tiếp vào ruột non.
Có rất nhiều loại thuốc khác nhau. Được sử dụng phổ biến nhất là:
- Levodopa, thay thế dopamine
- Chất chủ vận dopamine, sao chép chức năng của dopamine
- Các chất ức chế COMT, giúp tăng phản ứng của levodopa
- Thuốc ức chế MAO-B, giúp ngăn chặn sự phân hủy dopamine trong não
- Thuốc kháng cholinergic để giúp trị chứng run
- Amantadine, được sử dụng cho những người có thể có chuyển động bất thường (được gọi là rối loạn vận động)
Mọi người phản ứng với thuốc theo nhiều cách khác nhau. Vì vậy, nếu bạn đã được kê đơn thuốc điều trị bệnh Parkinson, có thể mất một thời gian để tìm ra loại thuốc phù hợp nhất với bạn.
- Phẫu thuật
Một số bệnh nhân có thể được hưởng lợi từ phẫu thuật kích thích não sâu để giảm số lượng thuốc họ cần. Nó có thể giúp giảm thiểu run và chuyển động ngọ nguậy trong cơ thể.
Nó đòi hỏi phải chèn các điện cực vào vùng não điều chỉnh chuyển động. Các điện cực được liên kết với một máy phát điện nhỏ được cấy vào ngực, có thể được kích hoạt để truyền các xung điện đến não. Trong hầu hết các trường hợp, bạn sẽ tỉnh táo trong suốt quá trình.
Kích thích não sâu không dành cho tất cả mọi người. Nếu bạn đang cân nhắc phẫu thuật, vui lòng tham khảo ý kiến bác sĩ để xem liệu nó có phù hợp với bạn hay không.
Kết luận
Các bệnh về hệ thần kinh trung ương, thường được gọi là rối loạn hệ thần kinh trung ương, là một tập hợp các rối loạn thần kinh ảnh hưởng đến cấu trúc hoặc chức năng của não hoặc tủy sống, tạo nên toàn bộ hệ thống thần kinh trung ương.